Universita Karlova Praha
2. lékařská fakulta
Klinika tělovýchovného lékařství
HABILITAČNÍ PRÁCE
Zátěžové testování dětí a adolescentů s vrozenými srdečními vadami
MUDr. Jiří RADVANSKÝ, CSc.
PRAHA 1998
Vydavatelství Akát, 1999
Uveřejněno se souhlasem vydavatele. Všechna práva vyhrazena.
OBSAH
1. Úvod
*
1.1. Význam pohybu pro zdraví dětské populace
*
2. Hlavní sledované zátěžové kardiorespirační parametry a jejich význam při zátěžovém testování dětských pacientů
*
2.1. M
aximální spotřeba kyslíku *
2.1.1. Technika měření spotřeby kyslíku a její sporná místa
*
2.2. Krevní tlak v zátěži
*
2.2.1. Normy TK v tělesné zátěži dětí
*
2.2.2. Problematika hodnocení zátěžového TK u pacientů s vrozenými srdečními vadami
*
2.2.3. Krevní tlak při statické zátěži
*
2.2.4. Technika měření TK
*
2.3. Parametry odvoditelné z elektrokardiogramu
*
2.3.1. Technika měření zátěžového EKG dětí
*
2.4. Tepová frekvence
*
2.4.1. Maximální tepová frekvence
*
2.4.2. Tepová frekvence v lehké a střední intenzitě dynamické zátěže
*
2.5. Indexové parametry s tepovou frekvencí a výkonem
*
2.6. Anaerobní práh
*
2.6.1. Technika měření AT a její sporná místa
*
2.7. Výkon
*
2.7.1. Výkonnost
*
2.7.2. Technika měření výkonnosti
*
2.8. Práce
*
2.9. Výdej energie
*
2.10. Celkový čas zátěže
*
2.11. Pracovní kapacita, ("symptom limited exercise")
*
2.12
. Maximální tolerovaná zátěž *
2.13. Tepový kyslík
*
2.14. Využití kyslíku
*
2.15. Průměrná koncentrace vydechovaného oxidu uhličitého
*
2.16. Ventilační ekvivalent pro kyslík, ventilační ekvivalent pro oxid uhličitý
*
2.17. Minutová ventilace
*
2.18. Poměr mrtvý prostor / dechový objem
*
2.19. Parametry získávané speciální technikou
*
2.19.1. Neinvazivní měření systolického objemu srdečního v zátěži
*
2.19.2. Systolické časové intervaly
*
2.20. Typ zát
ěžového protokolu *
2.20.1. Zásady při volbě zátěžového protokolu
*
2.20.2. Často citované zátěžové protokoly dětského věku s bicyklovým ergometrem
*
2.20.3. Proto
koly s použitím běhátka *
3. Změny v kardiorespiračních parametrech dětského organizmu při fyziologické reakci na zátěž
*
3.1. Hlavní odlišnosti v dynamice změn kardiorespiračních parametrů dětí a dospělých
*
3.2. Hlavní odlišnosti v subjektivním vnímání tělesné zátěže dětí a dospělých
*
3.3. Rozdíl mezi zátěžovým vyšetřením dospělé a dětské populace.
*
4
. Zátěžové vyšetření pro potřeby režimové terapie *
5. Interpretace zátěžových testů u dětských pacientů po operaci vrozených srdečních vad
*
5.1. Otázky na které může zátěžové vyšetření dětského pacienta po korekci VSV pomoci odpovědět
*
5.2. Indikace k zátěžovému vyšetření dle doporučení amerických kardiologů
*
5.3. Indikace v metodických doporučeních neuváděné
*
6. Zátěžové vyšetření pacientů po totální korekci Fallotovy tetralogie operovaných v Kardiocentru Fakultní nemocnice Motol, prováděné na Klinice tělovýchovného lékařství 2.LF UK
*
6.1. Hlavní cíle klinické studie
*
6.2. Úvod do problematiky Fallotovy tetralogie
*
6.3. Časná, "pionýrská" skupina (ČasS)
*
6.3.1. Charakteristika měřeného souboru
*
6.3.2. Metody
*
6.3.3. Výsledky zátěžového vyšetření skupiny ČasS
*
6.3.4. Závěr interpretační analýzy dat skupiny ČasS
*
6.4. Zátěžové vyšetření pacientů po to
tální korekci Fallotovy tetralogie - skupina PozS: *
6.4.1. Charakteristika měřeného souboru
*
6.4.2. Metody
*
6.4.3. Výsledky zátěžového vyšetření skupiny PozS
*
6.4.4. Spojená databáze ČasS + PozS; 93 TOFtc pacientů zatížených do maxima
*
6.4.5. Charakteristika spojené skupiny:
*
6.4.6. Srovnání výseků ČasS a PozS
*
6.5. DISKUSE k TOFtc
*
6.5.1. Možné příčiny nízké spotřeby kyslíku na lehké úrovni zátěže u části pacientů ČasS skupiny
*
6.5.2. Faktory nejvíce ovlivňující tělesnou z
datnost *
6.5.3. Restriktivní pravá komora
*
6.5.4. Pacienti skupiny PozS s transanulární záplatou
*
6.6. Závěry z vyšetření pacientů po totální korekci Fallotovy
tetralogie (TOFtc) *
6.7. Hlavní otázky na které může zátěžové vyšetření TOFtc pacientů odpovědět
*
7. Interpretace zátěžového vyšetření - diskuse
*
7.1. Doba vyše
tření jako limitace reproducibility zátěžového vyšetření dětských kardiologických pacientů *
7.2. Problematika zátěžových norem kardiorespiračních parametrů dětského věku
*
7.3. Specifika zátěžového vyšetření u vybraných symptomů a diagnóz dětských kardiologických pacientů
*
7.3.1. Zátěžové vyšetření u pacientů po synkopě nejasné etiologie
*
7.3.2. Zátěžové vyšetření u pacientů s bole
stí na hrudi *
7.3.3. Zátěžové vyšetření u koarktace aorty
*
7.3.4. Zátěžové vyšetření u dětí a adolescentů se stenózou aortální chlopně
*
7.3.5. Zátěžové vyšetření u dětí a adolescentů se stenózou plicnice (valvulární i supravalvulární)
*
7.3.6. Zátěžové vyšetření u pacientů s pooperačním reziduálním levo - pravým zkratem
*
7.3.7. Zátěžové vyšetřen
í po totální korekci Fallotovy tetralogie *
7.3.8. Zátěžové vyšetření po chirurgické korekci transpozice velkých tepen
*
7.3.9. Zátěžové vyšetření u pacientů s funkčně jedinou komorou (bidirekční kavopulmonální anastomóza, Fontanova korekce, úplná kavopulmonální anastomóza)
*
8. Perspektivy dalšího vývoje zátěžového vyšetření dětských kardiologických pacientů
*
9. Literatura
*
Poděkování.
Za mnohaleté trpělivé předávání znalostí aplikované zátěžové fyziologie, ze kterých jsem čerpal i v této práci děkuji
Prof. MUDr. Miroslavu Kučerovi DrSc., prof. MUDr. Miloši Máčkovi DrSc. a as. MUDr.
Janu Vávrovi, CSc.
S nemenším vděkem bych rád poděkoval také všem
kolegům z Dětského Kardiocentra FNM, bez jejichž týmové práce bych se funkční zátěžovou diagnostikou dětských pacientů vůbec nemohl zabývat. V neposlední řadě děkuji kolegům z laboratoře funkční diagnostiky Kliniky tělovýchovného lékařství 2. LF UK, kteří se na vyšetření dětských kardiologických pacientů spolupodíleli. Za věcné připomínky a dlouholetou ochotu být mi konzultantem v problematice dětské kardiologie děkuji doc. MUDr. Jaroslavu Hrudovi, CSc.
- Úvod
Řízená tělesná zátěž v laboratorních podmínkách má svou dlouholetou tradici v oblasti klinické fyziologie při určování tělesné zdatnosti chronicky nemocných. Spektrum indikací k řízené zátěži, dříve převážně diagnostické, se rozšiřuje a zahrnuje dnes i pohybovou terapii, jejíž formy a intenzita se odvozují od výsledku zátěžového testu. U dětí a mladistvých je v porovnání s dospělými indikační šíře, technika provádění i interpretace výsledků této metody poněkud odlišná. Zv
yšuje se podíl vyšetření u chirurgicky korigovaných vrozených srdečních vad a vzhledem k jejich častějším sportovním aktivitám je větší potřeba sledovat odezvu dýchacího a oběhového systému na modelovanou zátěž odpovídající sportovnímu výkonu. Obdobné vyšetření je důležité také při volbě povolání. Obecnou tělesnou zdatnost zjišťujeme rovněž u dětských pacientů s nejrůznějšími hendikepy včetně poruch oběhového systému. Naproti tomu v dětském a adolescentním věku je poněkud nižší potřeba vyšetření u metabolických poruch dětských pacientů jako je diabetes mellitus a obezita. Proti dospělé populaci je dosti odlišná i problematika zátěžových vyšetření u chorob a poruch respiračního ústrojí.
Práce si klade za cíl shrnout fyziologické principy, technické postupy a metody i interpretační zásady zátěžových testů a na modelové konkrétní skupině pacientů po chirurgické korekci komplikované srdeční vady - Fallotovy tetralogie - interpretovat zátěžové parametry a poukázat na dosud nevysvětlené vazby mezi klidovými a zátěžovými hodnotami.
- Význam pohybu pro zdraví dětské populace
Z biologického hlediska je lidský druh jedním - byť i poněkud atypickým-druhem kmene obratlovců, třídy savců. Platí pro něj, stejně jako pro jiné druhy, že lokomoce a jemná motorika patří k hlavním atributům života. Celá ontogeneze je nerozlučně spjata s pohybem. Studie o vlivu pohybu na funkci jednotlivých orgánových systémů ve všech fázích ontogeneze přesahují rámec této práce a lze je počítat na tisíce. Nicméně pokusy o definici významu pohyb
u pro každou populační skupinu selhávají na naší malé schopnosti relativizovat pohybovou aktivitu ve vztahu ke genofondu pacienta, stupni jeho ontogeneze, zdravotnímu stavu, socioekonomickým i kulturním vlivům a řadě dalších faktorů. Pohybovou aktivitu dětí je vhodné chápat jako spontánní biologickou součást vývoje v kvantitě i kvalitě. Při posuzování vlivu pohybu již při dnešním stavu znalostí není vhodné příliš lpět na tradičním rozdělení na reakci a adaptaci na tělesnou zátěž -vždyť translace aminokyselin lehkých řetězců myosinu zahajuje adaptaci již po desítkách minut zátěže. O to důležitější je zvažovat veškeré možné klinické přínosy přiměřené pohybové aktivity v protiváze k jejím rizikům.
Za hlavní faktory, které limitují vliv pohybu na zdraví, lze v dětství považovat tytéž vlivy, které limitují kvantitu a kvalitu pohybu (podle 52):
- věk
- somatotyp a psychotyp
- genetické předpoklady pro pohyb
- celkový zdravotní stav
- způsob výchovy v rodině
- psychické ovlivnění pohybem
- lokální, socioekonomické a geografické podmínky
- tělesnou zdatnost jako výsledek všech výše uvedených prvků a předchozích adaptačních vlivů pohybové aktivity.
Zátěžové vyšetření může odhalit jen část těchto vlivů, ale i částečná optimalizace pohybového režimu dětského pacienta má tak velký zdravotní potenciál, že rozhodně stojí za pokus. Naše znalosti jsou přitom zatím z nemalé části empirické, vzniklé sloučením teoretických i praktických poznatků z vyšetřování zdravých i nemocných, fyziologie tělesné zátěže, klinických zkušeností dětských kardiologů a praktiků. Doporučení adekvátního pohybového režimu přitom musí být opravdu velmi individuální, měla by vždy vzcházet z hlubší znalosti prostředí pacienta, jeho zdravotního stavu - a to jak aktuálního (jehož součástí je i funkční diagnostika v zátěži), tak dlouhodobého. V případě nutnosti jakýchkoliv restrikcí je nejdůležitější přesný odhad, zda zákaz či omezení pohybových aktivit nenapáchá ve svém důsledku více škody než užitku.
Pohybovou aktivitu přitom nutno chápat v širokém kontextu životního stylu. Ten se získává v rámci rodiny i celé společenské atmosféry a má silné "dědičné" rysy - nikoliv ve smyslu genetickém, ale ve smyslu kulturně - sociálním. Socioekonomické a kulturní rozdíly i v rámci "euro-amerického kulturního okruhu" jsou přitom natolik velké, že znesnadňují aplikaci poznatků z jedné země do druhé. Hledání správného obsahu pohybové aktivity pro zdárný vývoj dětského organizmu se tak rozšiřuje v hledání zdravého životního stylu. To jistě není primárním úkolem lékaře. Na druhé straně již máme velké množství nepřímých důkazů, že i dětský pacient je "adherentní k našim doporučením" - tedy že je ochoten je dlouhodobě akceptovat- jen tehdy, když se stanou součástí jeho nového životního stylu.
Pohybová aktivita má i složku pedagogickou a zkušenostní. Dítě se pohybem zároveň učí a získává charakterové vlastnosti jako je odvaha, schopnost komunikace a další, objektivně těžko změřitelné vlastnosti. Naproti tomu je tělesná zdatnost podstatně objektivněji měřitelný parametr. Změny zdatnosti v kontextu podrobné anamnézy životního stylu tak slouží jako nepřímý ukazatel interakce zdravotního stavu a všech pozitivních vlivů pohybové aktivity dětského pacienta.
Doporučení pro životní styl dětí přinášejí navíc jeden podstatný problém - dostat do souladu potřeby dítěte s obavami, možnostmi, touhami a aspiracemi jeho rodičů Problematika tělesné zátěže dětské populace tak dostává navíc jeden podstatný rozměr - psychologickou interakci lékaře - konzultanta, pacienta a jeho rodiny.
Přes všechny výše uvedené vazby na v podstatě společenskovědní problematiku zůstává základem pro pochopení významu pohybu v celé jeho kvalitě i kvantitě dokonalá znalost zátěžové fyziologie.
Hlavní sledované zátěžové kardiorespirační parametry a jejich význam při zátěžovém testování dětských pacientů
Maximální spotřeba kyslíku
(VO2max, VO2peak) [ml * kg-1* min-1]
Vyjadřuje maximální schopnost aerobně produkovat makroergní fosfáty, je globálním ukazatelem výkonnosti celého transportního systému pro dýchací plyny od zevního prostředí až po intracelulární transport. Protože hlavním orgánem, podílejícím se na zvýšení spotřeby kyslíku proti klidu jsou příčně pruhované svaly, vyjadřuje VO
2max zároveň také schopnost pacienta zapojit najednou velmi intenzivně co nejvíce motorických jednotek a krátkodobě vzdorovat ochranným centrálním inhibičním reflexům - centrální i periferní akutní únavě.
Ve většině písemnictví (přinejmenším evropském a zejména skandinávském) je maximální dosažitelná spotřeba kyslíku v zátěži považována za relativně nejpřesnější numerické vyjádření celkové schopnosti pacienta absolvovat dlouhodobou tělesnou zátěž a zregenerovat po namáhavém výkonu, aby v běžné činnosti stačil vrstevníkům. Je do určité míry funkcí použitého zátěžového protokol
u a má být vždy uváděna s respiračním výměnným koeficientem (R), (RER) jako mírou motivace a schopnosti vzdorovat akutní únavě. Za maximální zátěž lze v praxi u dítěte považovat R větší než 0,97 až 1. Ačkoliv v některých případech zdravé dětské populace koreluje lépe s výškou či povrchem těla (83), vyjadřuje se VO2max nejčastěji ve vztahu k hmotnosti. Protože máme všichni téměř identickou účinnost oxidativního substrátového metabolizmu, lze ze spotřeby kyslíku stanovit dosti přesně i energetický výdej. V poslední době se jako jednotek spotřeby kyslíku používá násobků klidové spotřeby kyslíku - ekvivalentů klidového metabolizmu , "metabolic equivalents" (METs).
Vzhledem k vyššímu emočnímu ovlivnění během zátěžového vyšetření závisí výsledek u dětského pacienta proti dospělému podstatně více na jeho momentální náladě. Tím lze také vysvětlit horší reproducibilitu a větší rozptyl normálních hodnot dětské zátěžové fyziologie. V případě maximální spotřeby kyslíku je při opakovaném vyšetření dětí roz
ptyl hodnot při identickém postupu vyšetření podstatně vyšší než rozdíl mezi měřením v maximálním rovnovážném stavu (VO2max), a použitím strmě zvyšované zátěže (VO2peak). Diskuse o tom co je - a co není " VO2 peak", " VO2 max" je tedy v dětské zátěžové fyziologii proti dospělým méně významná.
Termínu VO2peak se rovněž používá pro maximální hodnotu spotřeby kyslíku před vznikem symptomů, pro které bylo nutno zátěž ukončit (62).
- Technika měření spotřeby kyslíku a její sporná místa
VO2max měříme pomocí mnoha typů analyzátorů koncentrace kyslíku a oxidu uhličitého, využívajících různých fyzikálních principů. Podstatnou vlastností je (kromě přesnosti, stability a odolnosti proti rychlým změnám tlaku a vlhkosti) jejich reakční doba. Rychlost ustálení s dostatečnou přesností je u pomalých kyslíkových analyzátorů i desítky sekund. Pro pomalé analyzátory je nutné používat mechanické sběrné "integrační" zařízení - mísící komoru nebo sběrné Douglasovy vaky. Drahé analyzátory s krátkou dobou měření umožňují analyzovat přímo (dech po dechu) rozdíl koncentrace plynů ve vdechovaném a vydechovaném vzduchu. Objem ventilovaného vzduchu měříme buď přímo spirometrem, nebo integrací okamžitého průtoku. Pomalé analyzátory mají v dětské zátěžové diagnostice podstatnou nevýhodu v nutnosti udržet pacienta ve vysoké intenzitě zátěže podstatně déle, nebo přizpůsobit celou analýzu dětskému věku za cenu podstatného zvýšení pracnosti (metoda malých Douglasových vaků, případně analýza z odsávače o konstantním průtoku, kde pacient je připojen paralelně - dýchá z části proudícího vzduchu, nelze stanovit ventilaci). Nevhodná volba analyzátoru (daná ekonomicky) si může vynutit i uzpůsobení zátěžového protokolu - vyloučit zátěž s rychlým vzestupem spotřeby kyslíku - a ovlivnit tak reproducibilitu výsledku.
Krevní tlak v zátěži
(TK) [mmHg] - oficiální jednotky [kPa] se neujaly
TK je funkcí srdečního výdeje a cévního pružníku. V dynamické zátěži (a za tu lze přinejmenším bicyklovou ergometrii až do submaximální intenzity považovat) stoupá systolický krevní tlak, klesá nebo stagnuje tlak diastolický.
Měření krevního tlaku v zátěži je nutno interpretovat dle norem v závislosti na věku, intenzitě a typu tělesné zátěže (statická či dynamická). Auskultační měření diastolického TK je v zátěži při vysokých průtocích pažní tepnou zatíženo značnou chybou. Na tomto místě je vhodné citovat závěr Kaijserova editoriálu z více prací srovnávajících invazivní a neinvazivní TK v zátěži (46): " Hodnoty diastolického TK získan
é nepřímou auskultační metodou v zátěži by neměly být používány k vědeckým ani klinickým účelům". V každém případě je nutno (zejména při těžké zátěži) pokládat za spolehlivěji změřenou hodnotu tlak systolický. Současná zátěžová doporučení Americké kardiologické společnosti pro dětský věk (92) neuvádějí vlastně žádné konkrétní hranice normálních hodnot. Konstatují jen, že maximální systolický tlak jen zřídka překročí 200 mmHg a že nejsou známky akutního nebezpečí ani při dosažení tlaku 250 mmHg. Hodnoty diastolického krevního tlaku, jejichž nespolehlivost měření v zátěži shodně s našimi zkušenostmi zdůrazňují, považují za neobvyklé už když překročí klidové hodnoty.
Z ambulance tělovýchovného lékaře máme dosti odlišné zkušenosti u řady silových i vytrvalostních sportů (například u triatlonu, veslování a dalších), kdy již od střední intenzity zátěže nacházíme hodnoty přes 220 mmHg a v maximu naměříme i 240 - 250 mmHg.
- Normy TK v tělesné zátěži dětí
Normy zátěžového krevního tlaku v dětské populaci v praxi nejsou pro rozhodovací proces o pacientovi příliš důležité a to z těchto důvodů:
- zátěžový krevní tlak neohrožuje akutně dětského pacienta - hlavní akutní riziko dospělých - cévní mozková příhoda je při zátěži raritní výjimkou. O průměrné hodnotě středního arteriálního tlaku jako integrálu z celých 24 hodin, která rozhoduje o případné maladaptaci a hypertenzní chorobě, u naprosté většiny dětských pacientů zátěžová reakce prakticky nerozhoduje.
- literární výsledky (3,44,91) ukazují značně rozdílné výsledky při rozdílných zátěžových protokolech a způsobu normování (na tepovou frekvenci (91), zátěž dle Jamesova protokolu - tedy dle plochy těla (44), s velmi rozdílnými výsledky u bílých a černých Američanů. Sami se přibližně řídíme rozsahem normálních hodnot velmi "benevolentních norem" (t.j. s velkými směrodatnými odchylkami) evropských autorů (91):
TAB I Hraniční hodnoty krevního tlaku v zátěži
(hodnoty vztažené k tepové frekvenci 110 - 150 -170 za minutu. TKs.. systolický krevní tlak [mmHg], TKd.. diastolický krevní tlak [mmHg] - 4. Korotkovův fenomén)
|
Ia |
Chlapci |
prepubertální |
postpubertální |
| |
TKs |
TKd |
TKs |
TKd |
|
KLID |
88 - 136 |
52 - 88 |
99 - 151 |
54 - 90 |
|
HR 110 |
95 - 151 |
54 - 74 |
113 - 173 |
46 - 86 |
|
HR 150 |
105 - 173 |
45 - 81 |
132 - 204 |
29 - 89 |
|
HR 170 |
110 - 182 |
35 - 91 |
142 - 214 |
22 - 90 |
|
Ib |
Dívky |
prepubertální |
postpubertální |
| |
TKs |
TKd |
TKs |
TKd |
|
KLID |
88 - 132 |
55 - 87 |
93 - 145 |
55 - 91 |
|
HR 110 |
93 - 149 |
35 - 95 |
102 - 154 |
52 - 84 |
|
HR 150 |
99 - 163 |
44 - 84 |
121 - 181 |
46 - 86 |
|
HR 170 |
107 - 171 |
37 - 89 |
130 - 190 |
40 - 88 |
Problematika hodnocení zátěžového TK u pacientů s vrozenými srdečními vadami
U pacientů s vrozenými srdečními vadami se problematika dynamiky TK týká zejména insuficience aortální chlopně a koarktace aorty. (Právě pro možnost nediagnostikované koarktace měříme TK u dětí a adolescentů na pravé paži.) V obou případech vada nebývá spojena s dysfunkcí sinoatriálního uzlu, takže tepová frekvence reaguje na zátěž normálně. Můžeme tedy používat výše uvedených norem finských autorů (91), vztažených k pohlaví a tepové frekvenci, případně nepublikovaných vlastních laboratorních norem jen málo odlišených od hodnot v Tab 1..
Krevní tlak při statické zátěži
TK je jediný běžně měřený parametr, jehož hodnotu porovnáváme při zatížení pacienta dvěma různými typy zátěže - dynamickou a statickou. K dynamické zátěži používáme ergometr (viz dále), ke statické zátěži je používán nejčastěji ruční dynamometr. Statickou zátěž modelujeme v laboratorních podmínkách statickou kontrakcí flexorů prstů levé ruky. Sílu stisku kontrolujeme upraveným mechanickým ručním dynamometrem. Měříme krevní tlak na pravé paži těsně před uvolněním stisku pro vyčerpání, obvykle okolo 3. minuty, při zátěži intenzity jedné třetiny maximální volní kontrakce (tu měříme těsně před zahájením testu). Dle vlastních laboratorních norem pokládáme za hraniční krevní tlak u školních dětí 170/115 mmHg, u adolescentů 180/120 mmHg. (Vlastním laboratorním normám dáváme přednost pro značnou závislost zjištěného TK na provedení testu a na mechanických vlastnostech dynamometru)
Technika měření TK
TK měříme klasickým manometrem s manžetou, jejíž šíře je třetina délky brachia a délka dostatečná k obtočení kolem celého obvodu paže. Širší manžeta způsobí zanedbatelně nízké arteficiální snížení naměřené hodnoty, užší manžeta způsobí významný artefakt - naměřená hodnota je významně vyšší než ve skutečnosti. V hlučném prostředí lze měřit TK v dynamické zátěži 5 tepů po zastavení (t.j. zastavit v okamžiku natlakování manžety), ve statické zátěži nutno měřit v době stisku ruky. V praxi jsme se dosud nesetkali se spolehlivým automatickým měřičem TK v zátěži, což zároveň poněkud zpochybňuje i výsledky maximálních hodnot z 24 hodinového monitorování TK u dětí, pokud byly naměřeny v době pohybové aktivity. Ve sporé literatuře zaměřené na problematiku měření krevního tlaku v zátěži u dětí udává výbornou shodu s měřeními jediné porovnávací osoby pro systolický tlak Alpert (16), zařízení se ale již nevyrábí. Srovnání automatické a auskultační metodiky ke stanovení zátěžového TK je obtížné i proto, že oscilometrické měření stanoví střední arteriální TK, ze kterého systolický TK musí být uměle dopočítán, zatímco auskultační technikou měříme spolehlivě pouze TK systolický.
- Parametry odvoditelné z elektrokardiogramu
(EKG)
Hodnocení elektrokardiogramu v zátěži nelze oddělit od interpretace klidové křivky, podrobnosti by přesáhly rámec této práce. Ve stručnosti si pouze vyjmenujme hlavní skupiny parametrů, které ze změn zátěžového EKG u dětských kardiologických pacientů odvozujeme.
- tepovou frekvenci (HR) na jednotlivých stupních zátěže (viz bod d)
poruchy rytmu z poruchy tvorby i vedení vzruchu
poruchy repolarizační fáze
Podle doporučení Americké kardiologické společnosti (92) nelze hodnotit ST segment u dětí se syndromem preexcitace, bloky ramének a komorovým pacemakerem
dynamiku klidových patologických nálezů v zátěži.
ověření některých typů poruch rytmu z 24 hodinového záznamu EKG dle Holtera.
rovnováhu vegetativních regulací z variability srdeční frekvence (klinické aplikace z měření variability srdeční frekvence jsou prozatím převážně z oblasti kardiologie dospělých (59)).
- Technika měření zátěžového EKG dětí
Neliší se od zátěžového EKG dospělých. Preferujeme vakuem přisávané drobné elektrody před samolepícími, jejichž snímání menší děti tolerují nejhůře z celého zátěžového testu.
Modifikace klidového umístění elektrod dle Masona a Likara (60), běžná ze zátěžového EKG dospělých, je většinou plně funkční i u dětí. U stavů s přetížením pravé komory monitorujeme ještě svod V4 R (zrcadlový obraz svodu V4).
Tepová frekvence
(HR) [tepů * min
-1]
Je nejsnáze a nejpřesněji měřitelný parametr nepřímo svědčící o :
- dynamice srdečního výdeje v zátěži.
Vyšší tepová frekvence v normované submaximální zátěži znamená za fyziologických podmínek vyšší tonus sympatiku kompenzující nižší systolický objem a/nebo vyšší nároky na čerpací práci srdce při dané intenzitě zátěže u méně zdatného jedince.
Veškeré závěry platné pro zdravou populaci lze aplikovat na pacienty po chirurgické korekci srdečních vad pouze za těchto předpokladů:
- není přítomna arytmie
- sinoatriální uzel akceleruje ve stejném rozsahu tepové frekvence jako u zdravé populace.
- systolický objem srdeční stoupá zhruba o třetinu proti klidové hodnotě již při středním vzestupu žilního návratu a zvýšeném tonu sympatiku vyvolanými dynamickou zátěží a dále se nemění. Tento předpoklad neplatí při hemodynamicky významných stenózách či regurgitacích chlopní, stavech se zhoršenou kontraktilitou
srdeční a u většiny hemodynamicky významných srdečních vad.
- tonu sympatiku a parasympatiku a jeho změnách. Vegetativní rovnováha je funkcí
- intenzity zátěže v poměru k tělesné zdatnosti
- emočních vlivů
- hormonálních vlivů, biorytmů a řady dalších faktorů
V praxi pak hodnotíme, zda reakce tepové frekvence na zátěž odpovídá pohybové anamnéze, výkonnosti a hemodynamickému stavu pacienta s korigovanou srdeční vadou.
- Maximální tepová frekvence
(HRmax) [tepů * min
-1]
Je nejvyšší HR, naměřená obvykle v okamžiku ukončení zátěže pro vyčerpání. V praxi se měří tepovým pravítkem ze 4 cyklů, případně automaticky z EKG. Je - li měřena kardiotachometrem, nutno vždy ověřit, zda není klouzavým průměrem z většího počtu tepů (tedy zda se shoduje údaj kardiotachome
tru a ručně naměřené hodnoty z EKG). Naměřenou hodnotu HR porovnáváme s normami dle věku, korigovanými na typ zátěžového protokolu. Pokud je HR v mezích normy, svědčí o dobré schopnosti sinoatriálního uzlu akcelerovat v zátěži. Pokud je pod dolní mezí normy, nutno zvážit, zda pacient dosáhl objektivně maximálního výkonu, jakého je schopen.
Norma pro HR max se odvozuje ze vzorce, platného pro maximální intenzitu běhu: Průměrná hodnota HRmax = 220 - věk.
Směrodatná odchylka HRmax je asi 15 tepů (průměr z řady publikovaných norem). Z toho vyplývá například pro dítě ve věku 12 let dolní mez HRmax při běhu 220 - 12 - (2*15), tedy 178 tepů.
HRmax při běhu je o 5-10 tepů za minutu vyšší než při jízdě na kole a o 20 i více tepů za minutu vyšší než při plavání. Od 12 do 25 let je HRmax žen na ergometru o 3-6 tepů vyšší než u mužů. Podle toho je nutné vzorec pro výpočet normálních hodnot HRmax korigovat.
Maximální tepová frekvence nezávisí na tělesné zdatnosti a klesá s věkem.
- Tepová frekvence v lehké a střední intenzitě dynamické zátěže
[tepů * min
-1]
Vyjádřená v Z skóre (Z skóre je odchylka od průměru náležité normy dělená směrodatnou odchylkou této normy) je nepřímo úměrná zdatnosti za předpokladu, že maximální tepová frekvence je prokazatelně v pásmu normálních hodnot. Na nižší zátěži se do ní mohou více promítat i psychogenní vlivy (stres z vyšetření u neurotických pacientů). Nicméně velikost směrodatných odchylek vzhledem k průměru (variační koeficienty) tepových frekvencí všech věkových skup
in od 12 let po 55 leté zůstávají konstantní okolo 10 procent na všech stupních zátěže až do submaxima (75).
- Indexové parametry s tepovou frekvencí a výkonem
Indexy výkonnosti W170, W150, W130 (W170), (W150), (W130) [W],[W*kg-1]
Udávají intenzitu zátěže, při které má pacient v indexu udanou tepovou frekvenci (v rovnovážném stavu). Určujeme je metodou lineární regrese ze tří a více bodů, abychom snížili riziko chyby měření.
Pokud vyjadřujeme tyto indexy bez přepočtu na tělesnou hmotnost, u pacientů s různou hmotností nelze indexy srovnávat. I při vyjádření v závislosti na kilogram hmotnosti (W170* kg-1) nemají zřejmě tyto indexy o nic větší výpovědní hodnotu než v Z - skóre vyjádřená tepová frekvence na standardizované zátěži (zátěž v rovnovážném stavu dávkovaná ve Wattech na kilogram hmotnosti)
Příklad : Z publikace (71, str. 159) u skupiny zdravých závodních cyklistů pro maximální zátěž vychází maximální tepová frekvence 197,2 SD 8,2 tepů. Za předpokladu alespoň přibližné normality distribuce budou ve velké skupině cyklistů 2 závodníci, z nichž jeden má tepovou frekvenci 197,2 - (2 x 8,2), tedy 181 tepů a druhý 197,2 + (2 x 8,2), tedy 214 tepů. Pro prvého z nich je 170 tepů asi 93 procent maximální frekvence, pro druhého z nich pouze 79 procent. Doba zátěže, po kterou budou schopni pracovat na 170 tepech je zcela nesouměřitelná (u druhého z nich hluboko pod anaerobním prahem), W170/kg budou rovněž velmi rozdílné, ačkoliv jsou stejně zdatní.
Jiný příklad: u pacienta po totální korekci Fallotovy tetralogie ze skupiny PozS (viz dále), který i s dysfunkcí SA uzlu má při maximální tepové frekvenci 149 tepů * min-1 maximální spotřebu kyslíku lehce nad populačním průměrem, vychází index W170 na úrovni závodního cyklisty světové třídy, jelikož extrapolujeme do oblasti tepové frekvence nad jeho skutečný maximální výkon.
Problematiku u zdravých dětí podrobně rozebral Rowland (81).
- Anaerobní práh
angl. anaerobic threshold, odtud (AT), neinvazivně (VAT) [jednotky dle parametru vyjadřujícího intenzitu zatížení]
V poněkud zjednodušujícím, s teorií nekonfliktním pohledu, můžeme AT definovat (u zdravého člověka) jako takovou hraniční intenzitu zátěže, jejíž překročení vede k ochranné fyziologické únavě během desítek sekund až několika minut, zatímco při intenzitách zátěže pod AT nastává únava podstatně později.
Zpočátku byl AT chápán jako krátký časový úsek v průběhu stoupající zátěže, při kterém dochází k prudkému vzestupu hladiny krevního laktátu - nad 4 mmol* l
-1. Dnes se přesněji stanovuje graficky či aproximačními numerickými metodami. Původní invazivní stanovení dynamiky vzestupu krevního laktátu bylo v 80. letech nahrazeno neinvazivním hodnocením dynamiky parametrů výměny dýchacích plynů a srdeční frekvence v průběhu zvyšující se zátěže (ventilatory anaerobic threshold, VAT). Nejčastěji se stanovuje ze změn kinetiky minutové ventilace, spotřeby kyslíku, výdeje oxidu uhličitého, změn respiračního výměnného koeficientu (respiratory exchange ratio RER, okamžitý poměr vydechovaného množství CO2 ke spotřebovanému O2). Dalšími parametry používanými k neinvazivnímu stanovení anaerobního prahu jsou tepová frekvence a utilizace kyslíku, případně ventilační ekvivalent kyslíku. Přesný algoritmus jednotné výpočetní metodiky pro libovolný počet měřených bodů od tří výše, s jedinou podmínkou - dosáhnou maximální zátěže - jsme publikovali spíše pro potřeby pohybové terapie dospělých než pro zátěžové vyšetření dětského věku (53).
Zatímco v původní vyšetřovací metodice i v jejím teoretickém vysvětlení hrála primární úlohu hladina krevního laktátu ve smíšené venózní krvi, dnešní vysvětlení všeobecně zažitého praktického termínu je nejasné.
Z rozsáhlého rozboru v Plachetově monografii (71) o historii a interpretaci tohoto parametru nutno zdůraznit dvě stěžejní témata: na pacientech s enzymatickým defektem svalové fosforylázy (neumějí syntetizovat svalový laktát) ukázal Hagberg (37), že zlom ve ventilační odpovědi na zátěž existuje v nezměněné formě i u nich - a že tedy to, co
běžně nazýváme ventilační anaerobní práh vůbec nezávisí na množství laktátu vzniklého ve svalech. Druhým významným tématem z rozsáhlé diskuse o teoretickém i praktickém použití anaerobního prahu je model Brooxův (14), zpochybňující do značné míry původní představy. Dle Brooxe (a náš názor je značně blízký) nutno na AT hledět jako na hraniční stav, po jehož překročení dochází k "nouzové" redistribuci krve s relativní (vzhledem k metabolickým nárokům) nedokrevností jater. Teprve poté nastává vzestup laktátu v krvi. Ventilační odpověď ze které se dnes běžně AT zjišťuje pak není projevem kompenzačním, ale regulačním, probíhajícím časově shodně s redistribucí krve.
- Technika měření AT a její sporná místa
AT je dnes v naprosté většině případů stanovován neinvazivně, nejčastěji za použití rychlých analyzátorů výměny dýchacích plynů spolu s měřením tepové frekvence a za použití zátěžového protokolu s kontinuálně zvyšovanou zátěží. Postup je nevhodný pro dětské pacienty vzhledem k nutnosti kontinuální monitorace výměny dýchacích plynů po řadu minut a nemožnosti uzpůsobit momentální zátěž aktuálnímu emočnímu stavu dětského pacienta.
Dle některých údajů (88, 93) je VAT spolehlivějším ukazatelem zdatnosti pacienta než maximální spotřeba kyslíku, protože na rozdíl od VO2max koreluje AT i VAT s celkovou dobou zátěže během zátěžového laboratorního testu. Proti tomu svědčí jednak velmi nízká korelace mezi "laktátovým" a "ventilačním" anaerobním prahem i mezi oběma těmito parametry a maximální rovnovážnou dosažitelnou hladinou laktátu u dětí (66). U dospělých byla rovněž prokázána i značná závislost naměřených hodnot na předcházející zátěži posledních dní (27). Nízkou reproducibilitu neinvazivního stanovení AT u dětí potvrzují i laboratorní výsledky našeho pracoviště. Zejména stanovení anaerobního prahu u dívek je nespolehlivé až nemožné (57). Vzhledem k větší variabilitě výměny dýchacích plynů u dětí jsou proti dospělým výsledky při stanovování AT podstatně méně reproducibilní. Další důvod, proč pokládáme za zcela nevhodné (na rozdíl od posledních doporučení Americké kardiologické společnosti) dávat u dětí přednost anaerobnímu prahu před VO2max je ryze praktický. Většina méně motivovatelných pacientů školního věku netoleruje po dostatečnou dobu dýchání do zařízení pro analýzu výměny dýchacích plynů. Pro AT je nutno dýchat do masky či náústku 6 minut kontinuálně, (3 minuty v extrémně zredukované verzi s drahými rychlými analyzátory) - zatímco pro stanovení maximální spotřeby kyslíku stačí i 3 intermitentní úseky s dýcháním do náústku délky řádově desítek sekund.
Problémem u dětí s korigovanými srdečními vadami může být i způsob jak intenzitu zátěže odpovídající AT vůbec vyjádřit: při použití kontinuálně stoupající zátěže (dnes nejčastější metoda) lze pro vědecké účely použít dosaženého výkonu v okamžiku zlomu, ale pro zatěžování (kondiční trénink) je to nepoužitelná hodnota - vyšší, než jakou je pacient schopen dlouhodobě tolerovat. Jindy se používá tepová frekvence v místě zlomu. Kontraindikací tohoto způsobu určení je pak zátěžová arytmie a její použití je sporné i v případě zhoršené schopnosti sinoatriálního uzlu akcelerovat v zátěži. (Obdobně jako u pacientů farmakologicky ovlivněných beta blokátory sympatiku).
Některé práce v poslední době nicméně opět spolehlivost vyšetření AT v rozporu s našimi zkušenostmi potvrzují včetně u dětských pacientů s vrozenými srdečními vadami (68). Při použití vlastních laboratorních norem nebo srovnávací skupiny zdravých dětí je takový přístup sice přijatelný, ale z hlediska interpretace naměřených hodnot zavádějící - podstata regulačních změn v souvislosti s AT nebyla dosud uspokojivě vysvětlena - a to ani ve fyziologii dospělých.
- Výkon
[W] Fyzikálně definován jako síla * dráha.
Udává se ve Wattech - vzhledem k rozdílné hmotnosti a výšce je však nutné jej vždy udávat vztažený k hmotnosti, výšce, BMI, povrchu těla nebo svalové hmotě. V klinické praxi se udává nejčastěji hodnota vztažená na kilogram hmotnosti. Pro zdravou školní dětskou populaci a mladší dospělé platí přibližně, že zátěž, při níž pacient podává výkon 1 W na kilogram hmotnosti odpovídá lehkému zatížení, zátěž 2 W na kg hmotnosti pak odpovídá zatížení střednímu, dostatečnému pro většinu denních úkonů i většinu sportovních rekreačních činností.
Při zátěži na běhátku lze výkon přepočítat z rychlosti pohybu a úhlu sklonu běhátka, pokud se dítě nepřidržovalo madel (vzhledem k různému podílu hmotnosti dítěte, o který může být nadlehčeno madly je pak nutno stanovit energetický výdej spotřebou kyslíku).
Až do hranice anaerobní zátěže lze přibližně říci, že vzestup energetického výdeje o 1 MET (metabolický ekvivalent, hodnota klidového energetického výdeje) odpovídá u dítěte či adolescenta vzestupu výkonu o 0,28 až 0,31 W na kilogram hmotnosti pacienta (75).
- Výkonnost
Od fyzikálního termínu výkon je odvozen i medicínský pojem výkonnost. Je definován jako schopnost jedince podávat výkon v určité činnosti. Výkonnost závisí nejen na zdravotním stavu, ale i na volbě činnosti, míře adaptace na tuto činnost (trénovanosti), nadání, psychologických faktorech jako je motivace, vytrvalost a emoční stabilita i na vnějších podmínkách (klima, hluk, denní doba, činnosti předcházející testované zátěži). Anamnestický údaj o tom
, že pacient stačí při běžných pohybových hrách je většinou dostatečný pro to, abychom při laboratorním zátěžovém testování zvyšovali výkon dítěte po korekci VSV obdobně jako u zdravého - při stupňovitém zátěžovém testu od intenzity 1 W na kilogram hmotnosti se zvyšováním po 0,5 až 1 W na kilogram hmotnosti.
- Technika měření výkonnosti
Použijeme - li k zátěžovému vyšetření bicyklový ergometr s nastavitelnou zátěží, nezávislý na rychlosti šlapání, stačí pouze nastavit předem požadovaný výkon. Jestliže dítě dodržuje regulovatelný rozsah otáček (a nemění rychlost šlapání extrémně často a rychle), je výkon pacienta udržován v požadované hodnotě obvykle s chybou pod 5 - 10 procent.
Použijeme - li k zátěži běhátka, pak výkon závisí na rychlosti pohybu a sklonu běhátka, dále na tom zda pacient jde či běží a u dítěte (oproti dospělému) i na biomechanických parametrech. U výkonnějších adolescentů a dospělých je výhodné použít místo výkonu jeho ekvivalent, založený na tom, že máme všichni velmi obdobnou mechanickou účinnost pohybu - spotřebu kyslíku. Lze použít rovnice pro vztah mezi spotřebou kyslíku (VO2) a rychlostí běhu dle Bunce (15):
VO2 * kg-1= 3,063 * rychlost běhu + 3,881
(rychlost v kilometrech za hodinu, rovnice platí pro rychlost mezi 10 a 20 km/hod ).
Pro měření výkonnosti mladších školních dětí dáváme přednost ergometru pro lepší reproducibilitu výsledků. Výkonnost předškolního dítěte lze stanovit jen orientačně - na speciálním dětském ergometru neudrží rytmické šlapání, na běhátku se obvykle přidržuje madel.
Maximální výkon (Wmax) je hodnota nejvyšší dosažené zátěže, s výhradami použitelná pouze při identickém zátěžovém protokolu (za použití výkonu v závislosti na váze či povrchu těla). U dětských pacientů lze často pozorovat maximální spotřebu kyslíku až v okamžiku kdy předem nastavený výkon na ergometru již snižujeme (pacient jinak neudrží otáčky ergometru). Výpovědní hodnota Wmax je nízká, navíc nutí k přesnému, rigidnímu dodržování zátěžového protokolu, čímž hůře motivovan
í pacienti vůbec nedosáhnou maximální zátěže.
- Práce
[J]
Udává výkon za čas, je vyjadřována v Joulech [W * s]. S výjimkou přepočtu na energetický výdej pro dietologické potřeby postrádá tato veličina v interpretaci zátěže dětských i dospělých pacientů výpovědní hodnotu - interpretovat musíme oba činitele zvlášť. (Například: všichni zdraví lidé jsou schopni vykonat na ergometru práci odpovídající výkonu 1W na kilogram hmotnosti po dobu jedné hodiny, ale nikdo z nás není schopen vykonat fyzikálně stejně velkou práci vzniklou výkonem 10 W na kilogram hmotnosti prováděným po dobu šesti minut).
- Výdej energie
[kJ], [kJ * min-1], [kJ * min-1 * kg-1]
Z hlediska zátěžové fyziologie je to "metabolická cena", kterou organizmus zaplatil za zatížení. Je nutné jej měřit podstatně delší dobu, než jak dlouho probíhala tělesná zátěž.
V praxi jej stanovujeme pouze nepřímými, ekonomicky nenáročnými postupy. (Referenční metody: přímá kalorimetrie, metodiky s dvojitě značeným izotopem vody)
Lze jej určit nepřímo ze spotřeby kyslíku, z tabulek energetických nároků jednotlivých činností (vhodné jsou pouze tabulky udávající výdej za časovou jednotku a v závislosti na hmotnosti pacienta) či z elektronického zařízení přepočtem z integrálu výstupu akcelerometru. Pro
praktické použití v pediatrii má ovšem akcelerometr jisté limitace, jelikož podhodnocuje zejména běh (72).
Ač v praktické dospělé zátěžové medicíně jde o velmi intenzivně měřený parametr - k redukci hmotnosti, ověření účinnosti pohybového režimu, v sekundární prevenci ICHS, v dětské praxi dosud uplatnění nenašel. Děti mají daleko pestřejší spontánní pohybovou aktivitu než dospělí, je proto technicky méně snadné energetický výdej stanovit. V dětském věku rovněž nebývá nutné energetický výdej dětí po
dstatně ovlivňovat, spíše je nutné dát jim pro jejich pohybové potřeby dostatek prostoru, času a příznivé emoční klima.
- Celkový čas zátěže
[min]
Dlouhodobě je srovnatelný při zachování identického protokolu u jednoho pacienta pokud nezměnil výrazně hmotnost, nebo pokud je dávkování zátěže odvozené od hmotnosti. Pak je celkový čas úměrný tělesné zdatnosti. (Při přiměřeně častém zvyšování zátěže lze v omezeném rozsahu zdatností uvažovat i o přímé úměře.) V dětském věku je relativně více ovlivněn mo
mentální motivací pacienta, je tedy relativně méně spolehlivým údajem.
- Pracovní kapacita, ("symptom limited exercise")
[jednotky dle způsobu jakým vyjádříme intenzitu zatížení, nejčastěji W * kg
-1]
Pracovní kapacita je maximální dosažitelný výkon před vznikem subjektivních či objektivních příznaků, které by mohly vést k přerušení testu (54). V interpretaci zátěžového testu dětských pacientů je méně užívaná vzhledem k časté limitaci testu sníženou motivací pacienta. V anglosaském písemnictví se použ
ívá častěji termínu "symptom limited exercise", což je (s trochou nadsázky) míněno jako pracovní kapacita při které "nevydržel s nervy" buď pacient nebo vyšetřující nebo jeho rodiče.
- Maximální tolerovaná zátěž
(Wmax) [W * kg-1]
Maximální výkon (ve Wattech na kilogram hmotnosti) při kterém je pacient schopen dosáhnout rovnovážného stavu. (Termín tolerovaná znamená, že výkonu byl pacient schopen bez větších negativních emocí s tím spojených). Dle výše uvedeného vzorce 1 MET nad klidovou hodnotu odpovídá 0,28 - 0,1 W na kilogram hmotnosti. Z maximální tolerované zátěže lze pak odhadnout maximální aerobní kapacitu pacienta, jestliže netoleruje dýchání do analyzátoru výměny dýchacích plynů či do Douglasova vaku. Jako příklad lze uvést empirické schéma používané občas v naší laboratoři pro dětský věk:
VO2 max > maximální tolerovaná zátěž [W/kg] * (11 až 13) + (3,5 až 7)
Tedy pro horní mez odhadu :
VO2max > (Max. tolerovaná zátěž * 13) + 7 [ml*kg-1* min-1]
pro dolní mez odhadu
VO2max > (Max. tolerovaná zátěž * 11) + 3,5 [ml*kg-1* min-1]
[ml* tep-1 * kg-1]
Množství kyslíku, transportované jedním stahem srdce.
Je to indexový parametr, svědčící v zátěžové fyziologii zdravých jedinců nepřímo o velikosti systolického objemu srdečního.
Pokud není vyjádřen na kilogram hmotnosti, tedy pokud je udáván pouze podíl VO2/HR na dané zátěži, nelze jej porovnávat s hodnotami jiných pacientů, protože je přímo úměrný hmotnosti pacienta. (Budou-li dva pacienti s identickou výkonností a maximální tepovou frekvencí, jeden 150 cm a 50 kg, druhý 200 cm a 100 kg, pak větší z nich vykazuje dvojnásobný tepový kyslík, ale nemá přitom lepší adaptaci oběhu ani přesně dvojnásobný systolický objem srdeční)
Někteří autoři (22) uvádějí tepový kyslík jako nepřímý ukazatel systolického objemu srdečního u pacientů po chirurgické korekci vrozených srdečních vad. Vyšší tepový kyslík přitom bývá často mylně interpretován jako známka vyššího systolického objemu.
Teprve tepový kyslík dělený hmotností pacienta [VO2/kg/HR] je indexem, který svědčí nepřímo o velikosti systolického objemu srdečního, pokud pacient nemá sníženou akceleraci HR v zátěži a pokud vyjdeme z premisy (spíše tradované, než exaktně ověřené), že periferní extrakce kyslíku a živin je tou proměnnou, jejíž zvýšení přichází až na posledním místě v časovém sledu regulací oběhu.
- Využití kyslíku
(utilizace O2, UTo2) [ ]
Utilizace kyslíku je rozdíl v průměrné inspirační a exspirační koncentraci. Není teplotně ani tlakově závislým parametrem. Nízká utilizace kyslíku v maximální zátěži svědčí nepřímo o vysoké chemosenzitivitě respiračního systému na oxid uhličitý , a/nebo o vysokém stupni metabolické acidózy v maximu a/nebo o vysoké motivaci pacienta a/nebo o hyperventilaci jako zvýhodňujícím p
rvku pro oběh (hrudní pumpou). Utilizace je za předpokladu neměnné teploty a tlaku nepřímo úměrná ventilačnímu ekvivalentu.
- Průměrná koncentrace vydechovaného oxidu uhličitého
(FeCO2) [ ]
Je vlastně obdobou utilizace kyslíku. Jelikož platí že vydané množství CO
2 je součinem ventilace x FeCO2, a vzestup parciálního tlaku CO2 v arteriální krvi je zřejmě nejsilnější stimulací pro zvýšení minutové ventilace, nelze dynamiku FeCO2 v maximální zátěži hodnotit jednoznačně. Pouze mírný pokles FeCO2 v maximální zátěži může znamenat:
- pacient skončil předčasně, před úrovní AT, nezvyšoval minutovou ventilaci nad lineární vztah mezi ventilací a metabolickou produkcí CO
2, platný pro lehkou zátěž (má zároveň nízký respirační výměnný koeficient)
pacient není schopen zvýšit ventilaci adekvátně vzestupu perfuze (neklesá mu poměr VD/VT)
dítě bylo neurotizováno náústkem v ústech a při nižší zátěži hyperventilovalo, nyní má respirační alkalózu "napřed" a nepotřebuje zvyšovat ventilaci nad AT (vysoké hodnoty minutové ventilace v lehké zátěži, nelineární skoky v minutové ventilaci).
- Ventilační ekvivalent pro kyslík, ventilační ekvivalent pro oxid uhličitý
[ ]
Udává kolikrát větší je ventilace proti spotřebě (pro O
2), respektive proti výdeji (pro CO2) dýchacího plynu.
Uvádíme spíše pro úplnost. Jsou to díky tradici ve fyziologii často uváděné podíly dvou hodnot, z nichž čitatel je hodnota přepočítaná na teplotu těla (minutová ventilace [BTPS]) a jmenovatel na 0 stupňů Celsia a jiný tlak (spotřeba kyslíku či výd
ej CO2 [STPD]). Ventilační ekvivalent nemá o nic lepší výpovědní schopnost než prostá utilizace kyslíku respektive průměrná výdechová koncentrace oxidu uhličitého.
- Minutová ventilace
(VE) [l * min-1, BTPS]
Je množství vzduchu vydechnuté za minutu, přepočítané na bazální teplotu, tlak a plnou saturaci vodními parami. VE nebývá v dětské zátěžové fyziologii příliš využívána, s výjimkou změn dynamiky pro stanovení anaerobního prahu. Směrodatná odchylka normálních hodnot zdravé dětské populace je často
i přes 30% průměru (ani u dospělých nejsou výsledky homogennější) - a to i po znormování na věk, pohlaví a hmotnost (84). Proto do rozmezí normálních hodnot "zapadnou" vrcholoví sportovci i pacienti s těžkou poruchou transportu či výměny dýchacích plynů. U dětských kardiologických pacientů může teoreticky vyšší minutová ventilace sloužit také ke zvýšení hrudní pumpy v zátěži a k zabezpečení vyššího žilního návratu do dutých žil. V písemnictví jsme ověření této hypotézy dosud nenalezli.
- Poměr mrtvý prostor / dechový objem
(VD/VT) [ ]
Měří se kapnometrem s krátkou dobou odezvy (řádu desetin sekundy). Na obr. 1 je znázorněna okamžitá koncentrace oxidu uhličitého za dobu jednoho výdechu. Poměr velikosti plochy koncentrační křivky (červeně) a obdélníku O (zeleně) o délce doby výdechu a výšce maximální výdechové koncentrace je roven velikosti poměru VD/VT. Neklesá-li VD/VT v zátěži proti klidu, je to suspektní známka nepoměru ventilace/perfuze v zátěži. Neinvazivně měřený poměr nutno korigovat pro alveolo- arteriální gradient oxidu uhličitého chceme-li VD/VT srovnávat v absolutních číslech, jinak se snižuje senzitivita vyšetření v zátěži (96).
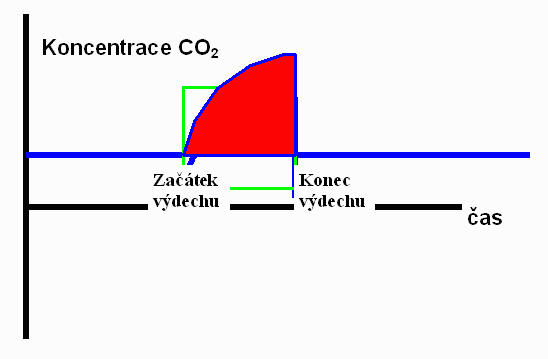
Obr. 1
- Měření VD/VT z rychlého kapnogramu
- Parametry získávané speciální technikou
V našich podmínkách jsou zátěžová vyšetření za použití izotopových a echografických metod plně v rukou kardiologů, zátěž je jen doplňující složkou vyšetření. V podmínkách dětské kardiologie je používána jen výjimečně. Uvádíme proto pouze parametry získatelné neinvazivně a bez extrémních ekonomických nároků.
- Neinvazivní měření systolického objemu srdečního v zátěži
(SV) [ml]
Dnes majoritně užívané měření systolického objemu srdečního zpětným dýcháním hyperkapnické směsi (CO
2 rebreathing) je validní pouze za předpokladu normální distribuce dýchacích plynů v zátěži a nehoršícího se poměru ventilace/perfuze. Řada fyziologů má proti němu výhrady.
Vyšetření radionuklidovou angiokardiografií je "semiinvazivní" a technicky obtížně proveditelné v maximální zátěži.
Měření pomocí elektrické impedanční kardiografie se sice uplatnilo u zdravých dospělých i při dálkovém monitorování kosmonautů při letech na Měsíc, ale v dětské kardiologii není použitelné pro nedostatečně propracovanou
techniku vyhodnocování.
- Systolické časové intervaly
(STI)
Specifickou roli v dětské kardiologii mohou sehrát systolické časové intervaly vyhodnocované z impedanční kardiografie. Jejich interpretační hodnota v zátěži není dosud doceněna, přes četné starší publikace i řadu našich prací (89,73,74). S rozvojem ultrazvukových metod byla impedanční technika zcela zavržena jako překonaná. Pro oblast zátěže asi neprávem - je řádově levnější, rychlejší a méně náročná na imobilizaci pacienta než izotopov
é či echografické metody. I klinici ji v určitých případech již akceptují jako globální parametr hemodynamické odlišnosti od normy (41).
Dle našich zkušeností lze v klinické praxi považovat progredující patologii normovaných systolických časových intervalů se zvyšující se intenzitou zátěže za dosti suspektní známku zhoršujících se hemodynamických poměrů.
(ZP)
Zátěžový protokol popisuje postup, kterým jsme pacienta zatížili.
V laboratorních podmínkách lze zatěžovat dětské pacienty desítkami rozličných protokolů, jejichž volba závisí především na:
- účelu zátěže (diagnostická zátěž, zátěž v rámci pohybové terapie)
- typu zátěžového stresu, který chceme použít (statická zátěž - dynamometr, dynamická zátěž - ergometr, speciální typy zátěže : veslařský trenažér, steptest)
- věku dítěte ( od 2 do 6 let dáváme přednost běhátku)
- typu onemocnění pacienta (například k vyvolání pozátěžového bronchospasmu je nutno volit velkou intenzitu zatížení od začátku zátěže, u hypertonika je nutno zatížit nejprve statickou a potom dynamickou zátěží)
- parametrech o které stojíme nejvíc (dle naší zkušenosti jsou jiné protokoly vhodné pro anaerobní práh a jiné pro maximální spotřebu kyslíku)
ZP je vlastně zátěžovým parametrem, jehož špatná volba může podstatně ovlivnit výsledek celého vyšetření. V laboratorních podmínkách a v rámci evropské tradice u kardiologických pacientů dáváme jednoznačně přednost protokolům s použitím bicyklového ergometru s výkonem nastavitelným nezávisle na počtu otáče
k v rozmezí alespoň 40 - 80 otáček za minutu. Pro lepší reproducibilitu výsledků je žádoucí nechat pacienta zvolit rychlost šlapání a poté jej instruovat, aby rychlost otáček během zátěže příliš neměnil (s výjimkou maximální zátěže).
V evropském písemnictví se počalo protokolů přizpůsobených individuálně hmotnosti pacienta používat rutinně již v 60. letech a racionální zásady tvorby zátěžového protokolu byly koncem 70. let výstižně diskutovány v publikaci Světové zdravotnické organizace (54).
- Zásady při volbě zátěžového protokolu
Za rozumný kompromis v dětské zátěžové fyziologii lze pokládat tyto zásady při volbě ZP.
- Zátěž dávkujeme stupňovitě pro potřeby srovnání výsledků v rovnovážném stavu od intenzity lehké zátěže až do submaxima (pacient má subjektivně submaximální stupeň hodnotit asi takto: "zátěž těžká, ale zvládnu i těžší").
- Pro stanovení VO2max není typ protokolu příliš rozhodující, dosáhne - li dítě subjektivního maxima v rozsahu 1 - 5 minut od střední intenzity zátěže.
- Pro potřeby stanovení anaerobního prahu zvyšujeme zátěž od střední intenzity kontinuálně, lineárně, případně s malým přírůstkem velmi často - alespoň 4x za minutu.
- První stupeň pro zátěžový test dětského pacienta je vhodné volit jako jedinou neměnnou úroveň zátěže, délky řádově 2 - 4 minut. Takové dítě, které je schopno bez problému přijít do ordinace toleruje zátěž nad 1 W/kg hmotnosti. Nadměrná délka vyšetření - zejména zbytečně malá zátěž v úvodním stupni- zhorší motivaci pacienta k výkonu.
- Potřebujeme - li rovnoměrně zvyšovanou zátěž pro stanovení anaerobního prahu, musíme počítat s délkou tohoto stupně zátěže 5 - 8 minut. Pokud to dítě toleruje, můžeme pokračovat až do maximální zátěže. Častou příčinou ukončení testu potom bude dyskomfort spojený s náústkem či maskou analyzátoru dýchacích plynů.
- Spokojíme -li se s maximální spotřebou kyslíku ve formě VO2peak - a pro klinické potřeby to zatím plně dostačuje (41) - stačí zvyšovat zatížení (i nelineárně) od střední intenzity zátěže do maxima tak, aby subjektivního maxima pacient dosáhl během dalších 2-6 minut. Za známku blížící se maximální zátěže považujeme neschopnost pacienta udržet vysoké otáčky šlapání (pod 65 * min-1). Umožňují - li to analyzátory výměny dýchacích plynů, nasazujeme náústek až během poslední fáze vyšetření.
- Přestávky mezi jednotlivými stupni zátěže neovlivňují významně výsledek vyšetření jsou - li délky desítek sekund.
- Často citované zátěžové protokoly dětského věku s bicyklovým ergometrem
Doporučení Americké kardiologické společnosti na evropskou tradici bohužel vůbec nenavázala, a tak za nejcitovanější zátěžové protokoly s použitím ergometru v prestižním světovém písemnictví lze považovat:
- Jamesův protokol s třemi tříminutovými submaximálními stupni a poté zvyšováním po jedné minutě do vyčerpání. Zátěž je dávkována ve dvou modifikacích dle povrchu těla, tedy všem menším dětem a všem větším dětem stejně (43).
- Godfreyův protokol rozděluje dětské pacienty do 3 kategorií podle výšky a uvnitř každé kategorie zvyšuje zátěž všem stejně, tentokrát každou minutu - pacient tedy vůbec nedosáhne rovnovážného stavu (34). Schéma tedy vypadá následovně:
Tab. II. Zátěžové schéma Godfreyova protokolu
|
Počet otáček |
Tělesné proporce |
První zátěž |
Inkrement |
Délka jednoho stupně |
|
60 |
pod 120 cm |
10 W |
10 W |
1 min |
|
60 |
120 - 150 cm |
15 W |
15 W |
1 min |
|
60 |
nad 150 cm |
20 W |
20 W |
1 min |
- Strongův protokol rozlišuje 4 kategorie dětí každou s identickou zátěží a to v souladu s evropskou tradicí dle hmotnosti pacienta. Konečným bodem zátěže je dosažení tepové frekvence 170 tepů * min
-1, protokol je tedy nevhodný pro stanovení VO2max i anaerobního prahu.
- McMasterův protokol popisuje následující tabulka
Tab. III. Zátěžové schéma McMasterova protokolu
|
Počet otáček |
Tělesné proporce |
První zátěž |
Inkrement |
Délka jednoho stupně |
|
50 |
pod 120 cm |
12,5 W |
12,5 W |
2 min |
|
50 |
120 - 140 cm |
12,5 W |
25 W |
2 min |
|
50 |
140 - 160 cm |
25 W |
25 W |
2 min |
|
50 |
muži nad 160 cm |
25 W |
50 W |
2 min |
|
50 |
ženy nad 160 cm |
25 W |
25 W |
2 min |
Ani jeden z těchto protokolů nedávkuje tedy zátěž dle toho nejprostšího měřítka - dle hmotnosti pacienta přidávat zatížení rovněž v lineární závislosti na hmotnosti .
- Protokoly s použitím běhátka
Jejich uplatnění v praxi je minimální - mají celou řadu nevýhod (vyšší náklady, horší reproducibilitu, vyšší riziko úrazu i pozátěžových kolapsů, práci v hluku, horší kvalitu zátěžového EKG, nemožnost dávkovat přesně zátěž) a zřejmě pouze dvě výhody (použitelné od 2 - 3 let věku, vyšší VO2max - pokud se dítě nepřidržuje madel). Z tradice jsou používány v americké literatuře, s téměř obligátním atributem "modified... protocol", což v praxi znamená, že se jen obtížně hledají dvě práce s dětskými pacienty a s identickým běhátkovým protokolem.
- Změny v kardiorespiračních parametrech dětského organizmu při fyziologické reakci na zátěž
Reakce transportního systému na tělesnou zátěž v dětském věku se neliší podstatně od reakce dospělého organizmu.
Aerobní i anaerobní metabolismus probíhá paralelně, přičemž vývoj aerobních schopností stoupá u chlapců a dívek do prepuberty prakticky shodně, u chlapců dosahuje maxima kolem 18. roku věku, u dívek okolo 15. roku (9), (75). Děti neprodukují a v maximální zátěži tudíž ani nekumulují tak vysoké koncentrace laktátu ve svalu a v důsledku toho v maximální zátěži nedosahují tak vysoké metabolické acidózy jako dospělí (24). Naproti tomu mají rychlejší vzestup spotřeby kyslíku v odezvě na "jednotkovou" zátěž a dosahují tedy zřejmě dříve rovnovážného stavu aerobního metabolizmu (58). Mechanická účinnost práce
je u dětí i dospělých shodná (9).
- Hlavní odlišnosti v dynamice změn kardiorespiračních parametrů dětí a dospělých
Hlavní rozdíly mezi dětmi a dospělými v dynamice kardiorespiračních parametrů během zátěžové reakce jsou shrnuty do následující tabulky (IV
) (podle 8):
Tab. IV. Rozdíly kardiorespiračních parametrů dítě - dospělý
|
FUNKCE |
U DÍTĚTE PROTI DOSPĚLÉMU |
|
Tepová frekvence (HR) - klidová |
rychlejší |
|
Vzestup tepové frekvence v submaximální zátěži |
vyšší |
|
Vzestup tepové frekvence v maximální zátěži |
vyšší |
|
Systolický objem srdeční v klidu |
nižší |
|
Systolický objem srdeční v zátěži |
nižší |
|
Srdeční výdej v submaximální zátěži |
nižší |
|
Arteriovenózní diference O2 v submaximální zátěži |
vyšší (?) |
|
Zátěžový vzestup krevního tlaku |
nižší |
|
Využití kyslíku ve vydechovan ém vzduchu |
nižší |
|
Zátěžová ventilace vztažená na 1 kg hmotnosti |
v maximu stejná |
|
Ventilační anaerobní (stresový) práh |
méně zřejmý |
|
Poměr mrtvý prostor / dechový objem |
stejný |
|
Koncentrace CO2 na konci výdechu |
poněkud nižší |
|
Maximální aerobní kapacita prepubertálních dětí |
nižší (menší využití kyslíku při stejné maximální minutové ventilaci) |
Není dosud jasné, zda poněkud nižší systolický objem srdeční i srdeční index školních dětí hraje podstatnou roli v jejich nižší zátěžové toleranci - a to nejen absolutně, ale i relativně, na hmotnost či výšku vztažené (83). Až do úrovně submaxima mají děti vyšší extrakci kyslíku z pracujících svalů a tím mohou do určité míry kompenzovat nižší srdeční výdej. Výjimkou je zřejmě maximální zátěž a práce v extrémním
horku (9).
Systolický objem chlapců je vyšší proti dívkám již prepubertálně (8).
Nižší zátěžová tolerance submaximální zátěže školních dětí není zřejmě podstatně omezená oběhovými parametry, jako spíše koordinační, emoční a svalovou složkou. Emoční složka pohybové aktivity je důležitým psychologickým faktorem, který může fyziologické parametry v zátěži do značné míry modifikovat.
- Hlavní odlišnosti v subjektivním vnímání tělesné zátěže dětí a dospělých
Základní rozdíly v subjektivním vnímání tělesné zátěže mezi dětskou a dospělou populací lze shrnout takto:
- Dítě má pohybovou aktivitu podstatně více svázanou s procesem myšlení než dospělý, není schopno tyto aktivity plně oddělit - a tak jakékoliv příkazy a omezení, případně negativní pocity spojené s vyšetřením více snižují momentální výkonnost dítěte než dospělého.
- K dostatečné pohybové aktivitě v domácím prostředí není většinou nutné děti intenzivně stimulovat, spíše je vhodné zajistit jim emočně příznivé prostředí k pohybu.
- Dítě s hendikepem k pohybovým aktivitám (např. obézní, méně výkonné, motoricky postižené) mívá na rozdíl od stejně postiženého dospělého normální, tedy nesníženou spontánní pohybovou aktivitu proti svým vrstevníkům (52). Je to způsobeno především emočně pozitivnější re
akcí na tělesnou zátěž.
Hyperprotektivní reakce rodičů může vyvolat konfliktní emoční reakci dítěte a neurotizovat jej.
Hlubší pozitivní emoce spojené s účastí zejména v kolektivních sportech mohou v dětské populaci snáze zakrýt varovné známky přetížení.
- Rozdíl mezi zátěžovým vyšetřením dospělé a dětské populace.
Zátěžové vyšetření dětské populace je náročnější na výbavu, vyžaduje vyšší nároky na psychologický přístup k pacientovi a jeho rodině, na druhé straně je v řadě pramenů (26,5,87) udáváno podstatně nižší riziko komplikací zátěžových testů v dětské a mladé dospělé populaci. To vede i k širokému spektru indikací vyšetření s minimálním rizikem z testu samotného (92).
Rozdílů proti zátěžovém vyšetření dospělých je mnoho: Neinvazivita je téměř nutnou podmínkou, normy musí respektovat nejen věk a pohlaví, ale vždy také hmotnost a výšku pacienta a někdy také rozlišit pre - a postpubertální stav. Zátěžový protokol pro dětské pacienty byl již od sedmdesátých let v evropském písemnictví vesměs
přizpůsoben hmotnosti, povrchu těla či svalové hmotě dítěte (54). Interpretace naměřených hodnot je často spornější vzhledem k širšímu spektru motivace dětí. Proto je jako motivační index v dětské zátěžové fyziologii velmi ceněn respirační výměnný koeficient. V literatuře (méně už podle naší zkušenosti) je pak velmi ceněn na motivaci údajně nezávislý, z ventilačních parametrů měřený stresový (anaerobní) práh (93).
Také technická výbava musí být upravena pro minimální spolupráci s pacientem, pro předškolní věk se stává hlavním limitem použitelnosti vyšetření. Bezpečnostní i technologické přístupy k zátěžovému vyšetření dětské populace se za posledních 20 let podstatně nezměnily (26,5,87) s výjimkou zapojení výpočetní techniky do řízení laborat
oře a vyhodnocování dat.
- Zátěžové vyšetření pro potřeby režimové terapie
Stanovení optimálního pohybového režimu by mělo být součástí sekundárně preventivního zásahu u řady dětských kardiologických pacientů. Při těžším postižení hemodynamiky je nutná limitace intenzity zátěže v běžném denním režimu stanovuje ji v prvé řadě dětský kardiolog s tím, že vlastní zátěžové vyšetření může být provedeno autonomně, v naší praxi například tělovýchovným lékařem. Celkové hodnocení stavu včetně pohybového omezen
í je plně v rukou kardiologa.
Naproti tomu rozhodování o tom, zda je žádoucí intervence do pohybového režimu dítěte s minimálním reziduálním hemodynamickým postižením je záležitostí komplexnější a s rozvojem kardiochirurgie v oblasti vrozených vad čím dál více záležitostí mimo běžný rozsah kardiologické praxe - místo dřívějších úvah o nutnosti pohybové restrikce je žádoucí u významné podskupiny uvažovat o cílené pohybové stimulaci - nejčastěji v těchto případech:
- více symptomů metabolického kardiovas
kulárního syndromu: obezita, dyslipémie, inzulinrezistence, neadekvátně nízká pohybová aktivita v anamnéze vzhledem k hemodynamickému stavu pacienta.
riziková rodinná anamnéza z hlediska chorob z metabolického kardiovaskulárního syndromu (ICHS, diabetes mellitus II, hypertenze, náhlá mozková příhoda před 65. rokem věku)
asymetrie hrudníku, funkčně významné svalové dysbalance posturálního svalstva, bolesti v zádech.
Pro zvýšené riziko civilizačních chorob u pacientů chirurgických korekcích vrozených srdečních vad nejsou přímé důkazy. Nicméně sníženou výkonnost spolu s asymetrií hrudníku, nacházíme u části u komplikovaných vícestupňově chirurgicky korigovných vad, ve třetině případů u transpozice velkých tepen (39) i u pacientů korekci Fallotovy tetralogie (viz vlastní výsledky).
To lze již zřejmě pokládat za samostatný rizikový faktor civilizačních chorob - dítě má z výkonnostních, psychologických, kineziologických i kosmetických důvodů zřetelný hendikep v přístupu k pohybovým aktivitám a k o
rganizovanému sportu.
Přitom již pouhé zařazení do sportovní třídy nebo účast ve sportovním oddílu způsobí významný rozdíl nejen v lipidovém spektru, ale také podstatně omezí výskyt kuřáctví - hlavního rizikového faktoru ICHS (55). U pacientů po chirurgických korekcích VSV je nutno počítat i se zhoršenou specificitou a senzitivitou některých vyšetření v dospělém věku. Například zátěžové EKG pro diagnostiku snížené koronární rezervy u pacienta s pooperačním kompletním blokem pravého raménka Tawarova
má řádově nižší senzitivitu proti vyšetření u pacienta s intaktním převodním systémem.
Interpretace zátěžových testů u dětských pacientů po operaci vrozených srdečních vad
Otázky na které může zátěžové vyšetření dětského pacienta po korekci VSV pomoci odpovědět
Charakter otázek, na které může dobře interpretované zátěžové vyšetření pomoci nalézt odpověď, se v posledních 20 letech dost podstatně změnil.
Bar-Or (9), značně citovaný zdroj v oboru tělovýchovného lékařství, zachycující klinickou praxi konce 70. let udává například pro aortální stenózu [AS] tyto hlavní otázky, které pomáhá vyřešit diagnostický zátěžový test :
- Je důvod ke katetrizačnímu vyšetření ?
Je indikována chirurgická korekce ?
Jak závažná je stenóza ?
Má pacient ischemii myokardu ?
Má být pacientovi rozmlouván sport ?
Progreduje postižení ?
S rozvojem moderních neinvazivních diagnostických metod ustupuje poněkud význam zátěžových testů z hlediska rozhodování o indikaci k operaci či katetrizaci a to samozřejmě nejen u AS, ale u naprosté většiny vrozených i získaných srdečních vad.
Klidové echografické vyšetření interpretované zkušeným dětským kardiologem poskytuje dnes spolu s anamnézou a klidovým fyzikálním vyšetřením v praxi dostatečný obraz o průběhu a rozvoji choroby. Zátěžové vyšetření nicméně může i dnes v kontextu celkového klinického stavu pomoci odpovědět na tyto další otázky:
A) Odpovídá výkonnost pacienta udávané pohybové anamnéze a funkčnímu postižení cirkulace ?
O důležitosti této otázky svědčí poměrně značné množství dětských pacientů sledovaných pro nevinný šelest, jejichž výkonnost je i při zcela normální hemodynamice snížena hyperprotektivním přístupem rodičů, učitelů i trenérů sportovních oddílů.
Každého pacienta s patologicky sníženou tělesnou zdatností - ať z reziduální patologie v oblasti hemodynamiky, nebo z hyperprotektivní výchovy je nutno pokládat za rizikového z hlediska rozvoje metabolického kardiovaskulárního syndromu (Syndrom X dle Reavena, tedy dyslipémie, obezita, inzulinrezistence, esenciální hypertenze či hraniční krevní tlak (76). Riziko dále stoupá s rizikovou rodinnou anamnézou a u pacientů s již manifestními symptomy metabolického kardiovaskulárního syndromu).
Opačným, nadměrně výkonným extrémem bývají pacienti s hemodynamicky závažnými vadami bez subjektivních obtíží (středně významná aortální stenóza, koarktace aorty a obdobně i kardiomyopatie), jejichž nadprůměrná výkonnost, svalový korzet i celkový habitus svědčí o tom, že si nejsou vědomi rizika z extrémního sportovního zatížení. Schémata ze světového písemnictví zabývající se klasifikací jednotlivých druhů sportu z hlediska rizika přetížení kardiovaskulárního aparátu (např. 64) nelze zcela přesně přejímat pro poněkud odlišné podmínky v našem závodním sportu.
B) Není dítě nadměrně omezováno vzhledem ke klinickému nálezu?
Kromě jasně hyperprotektivního přístupu rodiny a okolí stává se otázka omezení pohybové aktivity eticky problematickou v případě vyjádření k závodnímu, intenzivnímu sportu.
Literární zdroje v této oblasti se značně rozcházejí, s pokrokem chirurgických metod lze pozorovat spíše pozvolnou liberalizaci názorů v této oblasti. Jsou ale i výjimky: již v roce 1986 udává liberální autor (36) jako kategorii "bez omezení" z hlediska rekreačního sportu také pacienty po korekci Fallotovy tetralogie [TOF] či koarktace aorty za pouhé podmínky že nemají reziduální obstrukci či porušenou funkci komor. Jelikož insuficienci chlopně plicnice má většina pacientů po korekci TOF, stejně jako je všeobecně citována zvýšená frekvence náhlé smrti v důsledku zátěžové arytmie (33), lze k takto benevolentně pojatému omezení soutěživého sportu mít výhrady, obdobně jako u pacienta po resekci koarktace aorty sice bez reziduální obstrukce, ale s přetrvávající hypertenzí na horní polovině těla.
C) Lze považovat konkrétní klinický stav za hemodynamicky nevýznamný vzhledem k ambicím pacienta? Má -li například dítě ambice hrát fotbal za školní mužstvo, budeme posuzovat hemodynamickou významnost vady jinými kritérii, než když má totéž dítě ambice stát se profesionálním fotbalistou. Obdobné úvahy jsou namístě i při konzultacích rodičů o vhodnosti budoucího profesního zaměření pacienta. Tam je navíc nutná i podrobnější znalost budoucího pracovního prostředí.
D) U hemodynamicky významných vad:
- Je správně "nastaven" horní limit zátěže v běžném životě?
- Jak progreduje patologická odpověď na identickou zátěž při longitudinálním sledování ?
Jestliže zatížíme dítě do intenzity zátěže, které dosahuje v běžném životě (dle odhadu dítěte samotného, nebo z anamnézy od rodičů): nastává progrese patologie kardiorespiračních parametrů proti klidovému stavu? (Například u aortální stenózy by to byla progrese poruchy repolarizační fáze na EKG, nejvyšší změřený systolický tlak již při lehčích stupních zátěže, stoupající četnost komorových extrasystol)
E) Po změně léčby:
- stoupá výkonnost?
- klesl výskyt arytmií?
- přesouvá se vznik patologických příznaků do oblasti vyšší zátěže ?
- Indikace k zátěžovému vyšetření dle doporučení amerických kardiologů
Hlavní indikace zátěžového vyšetření v dětské kardiologii z větší části vystihují současná metodická doporučení amerických kardiologů z roku 1997 (31):
Indikace k zátěžovému vyšetření u dětí a adolescentů
Skupina I
- Vyšetření tělesné zdatnosti u dětí a dospělých s vrozenými srdečními vadami před a po chirurgické korekci, a u dětí se získanou chlopňovou vadou či chorobou myokardu.
- Vyšetření při anamnéze typické anginózní bolesti dítěte (v dětství velmi vzácné)
- Stanovení reakce (elektrického) pacemakeru na zátěž.
- Vyšetření patologických symptomů spojených se zátěží u mladých sportovců
Skupina IIa
- Zhodnocení účinku léků, chirurgického přetětí nebo radiofrekvenční ablační léčby u dítěte s tachyarytmií v zátěži, zjištěné před léčbou
- Doplňkové vyšetření závažnosti vrozené nebo získané chlopenní vady, zejména aortální stenózy.
- Zhodnocení typu arytmie u dítěte se suspektní zátěžovou (zátěží vyvolanou) arytmií.
Skupina IIb
- Součást komplexního vyšetření dítěte či dospělého, který má v rodinné anamnéze náhlou smrt spojenou s tělesnou zátěží v mladším věku.
- Sledování srdečních chorob u kterých se dá v pozdějším věku očekávat postižení koronárních tepen (Kawasakiho choroba, systémový lupus erytematodes)
- Vyšetření akcelerace komor a výskyt komorových arytmií u dětí s vrozeným síňokomorovým blokem
- Vyšetření adekvátnosti terapie betablokátory pomocí akcelerace srdeční frekvence v tělesné zátěži
- Reakce délky QT na EKG u dětí s vrozenými syndromy s dlouhým QT.
- Stanovení odpovědi krevního tlaku na tělesnou zátěž a/nebo tlakového gradientu paže - stehno u pacientů po operaci koarktace aorty
- Stanovení desaturace arteriální krve u pacientů s paliativními korekcemi, nebo relativně dobře vyváženými cyanotickými vadami
Skupina III
- Screeningové vyšetření před zahájením závodního sportu u zdravých dětí a mladých dospělých
- Rutinní použití zátěžového testu při výskytu neanginózních bolestí na hrudi u dítěte.
- Vyšetření jinak zdravého dítěte s předčasnými síňovými a komorovými stahy.
- Indikace v metodických doporučeních neuváděné
(Skupina IV)
Indikace v metodických doporučeních American College of Cardiology neuváděné - tuto skupinu jsme formulovali na základě rozboru žádostí o zátěžové vyšetření naší laboratoře.
- Zátěžové vyšetření hypertrofických kardiomyopatií: progrese známek přetížení v závislosti na intenzitě zátěže, výskyt arytmií v zátěži, kontrola účinnosti léčby.
- Zátěžové vyšetření u pacientů po léčbě antracyklínovými cytostatiky - výpovědní hodnota vyšetření je obdobná, jako u hypertrofických kardiomyop
atií.
Zátěžové vyšetření indikované primárně jako součást psychoterapie u pacientů z hyperprotektivního rodinného prostředí.
Reakce krevního tlaku na zátěž u dětských pacientů s hraničním krevním tlakem, hypertoniků na antihypertenzní léčbě.
Problematiku zátěžových testů a jejich interpretace v kontextu klinických dat si nejlépe ozřejmíme na modelové komplikované srdeční vadě - Fallotově tetralogii , konkrétně na dvou zátěžových studiích prováděných na našem pracovišti v průběhu minulých deseti let.
- Zátěžové vyšetření pacientů po totální korekci Fallotovy tetralogie operovaných v Kardiocentru Fakultní nemocnice Motol, prováděné na Klinice tělovýchovného lékařství 2.LF UK
- Hlavní cíle klinické studie
Cíl I) Zjistit reakci na zátěž u typické cyanotické vrozené srdeční vady - Fallotovy tetralogie - po totální chirurgické korekci, zjistit četnost a rozsah patologických zátěžových reakcí a tělesnou zdatnost pacientů, ověřit aplikovatelnost zásad vyšetření zdravé dětské populace na definované skupině pacientů s četnými hemodynamickými reziduálními nálezy.
Studii jsme provedli u první, "pionýrské", časné skupiny pacientů [ČasS] (viz dále) s totální chirurgickou korekcí Fallotovy tetralogie [TOFtc] provedené v letech 1979-1982 na specializovaném dětském pracovišti (Kardiocentru Motol) - jediném spádovém pracovišti pro české kraje.
Cíl II) Ověřit zjištěné vztahy na více homogenní skupině stejně starých TOFtc pacientů operovaných v pozdějších letech [PozS] z populačně založené prospektivní studie dětí narozených v Čechách s TOF v letech 1980-1984 , operovaných proti ČasS průměrně o 6 let později, ale v průměrném věku o 9 let menším, tedy v době, kdy totální korekce této vady byla v Kardiocentru rutinně zaběhnutá a prováděná bez dlouhé čekací doby k operaci. Analyzovat i technicky dokonalejší vyšetření výměny dýchacích plynů za použití metodiky "breath-by-breath" (dech - po dechu).
Cíl III) Diskutovat vhodnost spojení obou skupin pro stanovení determinant výkonnosti TOFtc pacientů a závěry z toho vyplývající; spojením vzniká jeden z největších souborů s identickým zátěžovým vyšetřením včetně analýzy výměny dýchacích plynů ve světovém písemnictví.
- Úvod do problematiky Fallotovy tetralogie
Fallotova tetralogie je vrozená cyanotická srdeční vada s četností 5-10 procent všech vrozených srdečních vad v naší populaci. V současné době se považuje za chirurgicky plně řešitelnou (s málo četnými výjimkami při ireverzibilní poruše cévního zásobení plic). Dnes se považuje za optimální primární kor
ekce již v kojeneckém, batolecím, nebo časném předškolním věku (28). Totální korekce vady mění dřívější infaustní prognózu - polovina pacientů bez chirurgické korekce umírala v prvních letech života a dožití se třicítky bývalo raritou (28). Po totální chirurgické korekci je prognóza délky života blízká zdravé populaci (28), hemodynamický stav je dostatečný pro běžný život, avšak s některými reziduálními patologickými nálezy pro které musí být pacient dlouhodobě sledován.
Za nejčastější reziduální nálezy lze považovat zejména (41) insuficienci chlopně plicnice (nejčastěji při nutnosti protětí anulu chlopně plicnice), dyskinezu některé části pravé komory srdeční, blok pravého raménka Tawarova, eventuálně i bifascikulární blok, reziduální stenózu pl
icnice, reziduální defekt komorového septa, dilataci srdeční, patologické plicní funkce, zejména restriktivní poruchy (79,95), dále neschopnost zvýšit v námaze adekvátně srdeční výdej zhoršenou akcelerační schopností sinoatriálního uzlu, zvýšené riziko náhlé smrti ze zátěží indukované komorové arytmie, na jejímž vzniku se může podílet jak porucha depolarizace tak porucha repolarizační fáze (33,30). Posledně jmenované reziduální nálezy jsou indikací i k opakovanému zátěžovému vyšetření všech pacientů po totální korekci Fallotovy tetralogie.
AD Cíl I.
- Časná, "pionýrská" skupina (ČasS)
- Charakteristika měřeného souboru
Časná skupina - ČasS (ve světovém písemnictví přiléhavěji "pioneer group") je reprezentativní vzorek pacientů s totální chirurgickou korekcí Fallotovy tetralogie [TOFtc] provedené v letech 1980 - 1982 na specializovaném dětském pracovišti - Kardiocentru Motol - jediném spádovém pracovišti pro české kraje, u které byl proveden jednotnou metodikou zátěžový test, zjištěna tělesná zdatnost a výskyt patologických zátěžových reakcí.
Skupinu lze označit jako "pionýrskou" skupinu - tedy skupinu pacientů operovaných relativně krátce po zavedení totální chirurgické korekce (první na Kardiocentru v r. 1978). ČasS lze považovat z dnešního pohledu za atypickou i pro vysoký věk pacientů s totální korekcí. V 80. letech se již považoval za optimální pro totální korekci věk předškolní - nebylo jej většinou ale možné dodržet pro velké množství do té doby neoperovatelných starších dětí, čekajících na totální korekci, často po předchozích paliativních operacích.
Na skupině ČasS jsme navíc zjišťovali klinickou použitelnost stanovení systolických časových intervalů při zátěžovém vyšetření a jejich korelaci s běžnými zátěžovými i klidovými kardiologickými parametry.
a) výběr pacientů: k zátěžovému vyšetření byli indikováni všichni pacienti jejichž zdravotní stav po totální korekci fyzicky umožňoval zátěžové vyšetření. Pro orientační představu o procentuálním zastoupení vyšetřených dětí z celkového souboru TOFtc pacientů operovaných v letech 1980 - 1982: v roce 1980 bylo dle záznamů předoperačních vyšetření provedeno 23 totálních korekcí, z toho 4 pacienti zemřeli během prvních týdnů po operaci, ze zbylých 19 je ve skupině ČasS zahrnuto 18
, z toho 2 zemřeli do 3 let po vyšetření.
Stručná základní charakteristika souboru je uvedena v tabulce III.
TAB III: základní charakteristika vyšetřeného souboru pacientů po totální korekci Fallotovy tetralogie - časná skupina (ČasS)
CELKOVÝ POČET PACIENTŮ 48 (+ 4 s předčasným ukončením
zátěže)
MUŽI 33
ŽENY 15
PRŮMĚRNÝ VĚK 13,9 SD 3,8 roku
(5,8 - 26,5 medián 14 let )
VĚK TOTÁLNÍ KOREKCE 10,0 SD 4,1 roku
(2,0 - 23,7 medián 10 let)
ODSTUP VYŠETŘENÍ OD TOTÁLNÍ KOREKCE 3,2 SD 1,0 roku
POČET PACIENTŮ S PALIATIVNÍ SPOJKOU :26 z toho 3x
2 spojky
REZID. PATOL. NÁLEZ V KLIDU PŘED ZÁTĚŽOVÝM VYŠETŘENÍM:
EKG- kompletní blok pravého ram. Tawarova 48 pac.(100%)
bifascikulární blok 1 pac.( 2%)
komorové extrasystoly nad 5% klidových stahů
v klidu během 15 minut před vyš.:
6 pac.( 13%)
ECHO- kardiologem určený hemodynamicky významný nález
pulmonální regurgitace hodnocená jako těžká ( 10%)
těžká stenóza plicnice, hemod.významná 2 pac.( 4%)
trikuspidální insuficience těžká 2 pac.( 4%)
OSTATNÍ - stridor (pooperační) 2 pac.( 4%)
- Použitý zátěžový protokol
K zátěži jsme použili ergometrický stupňovitý test na bicyklovém ergometru Elema
- stupeň lehké zátěže: pacienta jsme zatížili tak, aby podával výkon 1W na kilogram hmotnosti po dobu 4 minut - za rovnovážný stav pokládáme 4. minutu zátěže
- stupeň střední intenzity: zátěž intenzity 2W na kilogram hmotnosti pacienta po dobu 3 minut
- maximální stupeň: pro nejméně zdatné splynul s 2. stupněm - eventuálně se čas zátěže zkrátil na 2 minuty druhého zátěžového stupně, zdatnější jedinci (80% souboru) začínali na zátěži 2 W/kg se zvyšováním zátěže tak strmě, aby pacient dosáhl maxima do 150 - 210 sekund od započetí 3.stupně. Jestliže pacient zpomaloval, upustili jsme od konstantního přidávání zátěže.
Pokud ani pak pacient neudržel 70 otáček * min-1, byla zátěž i krátkodobě snižována (vzestup spotřeby kyslíku přitom pokračoval). Maximální zátěž byla u většiny pacientů dosažena v intervalu zátěže 2,5 - 3,5 W na kilogram hmotnosti.
- Monitorované parametry
- EKG: modifikace Likar - Mason.
- Krevní tlak [TK] v klidu a v zátěži (jelikož ani v klidu ani v zátěži se nevyskytl ani jediný přípa
d patologické reakce TK s výjimkou ortostatické hypotenze, nebude dále o TK referováno)
- data o výměně dýchacích plynů - spotřeba kyslíku na kilogram hmotnosti (VO
2), minutová ventilace (VE), utilizace kyslíku (UT), tepový kyslík na kg hmotnosti, respirační výměnný koeficient (RER), dechová frekvence (fB), dechový objem (TV) byly registrovány přístrojem Oxycon4 (Mijnhardt, Holandsko) . Retest: 10 pacientů do 1 roku po prvním vyšetření znovu testováno na zařízení Oxycon - Beta ( vyšetření typu "dech po dechu"): Rozdíl nalezených VO2max do + 5 ml * kg-1* min-1, není ani rozdíl mezi VO2max jako třicetisekundovým průměrem z analyzátoru s mísící komorou (Oxycon 4) a patnáctidechovým klouzavým průměrem z "breath - by - breath" analýzy (Oxycon Beta).
- systolické časové intervaly byly registrovány modifikovanou technikou dle Vávry (89). Počítačové vyhodnocení typu "computer assisted" bylo provedeno dvakrát, s ročním odstupem, do výsledku vzata vždy méně patologická hodnota z odečtených. Rozdíl v odečtu představoval v náhodně vybraném vzorku 20 pacientů v průměru 0,18 SD.
- Kardiologická data
Z množství dat byla vybrána databáze skládající se z informací tří typů:
- předoperační data: paliativní operace, spojky, arteriální saturace hemoglobinu, počet erytrocytů a hematokrit před operací jako míra adaptační hypoxemické polyglobulie, věk totální korekce.
- perioperační data: délka mimotělního oběhu a délka kardioplegie. Další podstatné informace (způsob korekce - materiál záplaty, transanulární záplata či ne, monocusp, pooperační měření tlaků v jednotlivých oddílech srdečních jako známka časné adaptace a další) mohou přiblížit specialistovi - kardiologovi celkový obraz předoperačního stavu a adaptability organizmu, ale z pohledu zátěžové fyziologie
a z hlediska zaměření této studie nebyly až na výjimky uvedené v diskusi, v rámci databáze hodnoceny.
data měřená ve stejné době (v odstupu max. 2 měsíců) jako zátěž: echograficky stanovená významnost stenózy či regurgitace chlopní srdečních (klinické stupně: 1 pro nevýznamnou vadu, 2 pro lehce až středně hemodynamicky významnou vadu, 3 pro těžkou vadu), šíře QRS ve V5 (jako míra poruchy vedení Taw. raménky), u 60% souboru i kompletní klidová funkční diagnostika plicní.
- Zpracování dat
Všechny dostupné údaje jsou vztaženy k normálním populačním hodnotám v násobcích směrodatných odchylek od průměru [Z scoring] pro daný věk, za použití vlastních norem, publikovaných dříve (74,75,89). Výsledky jsou pak vyjádřeny jako průměry a směrodatné odchylky takto normalizovaných hodnot. Parametrické testy (t-test) jsme použili pro srovnání normalizovaných hodnot při srovnávání jednotlivých podskupin, po předchozím grafickém testování normality distribuce. Pro korelaci jme použili testů neparametrických - Spearmanovy korelace. Za signifikantní počítána hladina významnosti p < 0,05.
- Výsledky zátěžového vyšetření skupiny ČasS
- Tolerance zátěžového testu
A) Přerušení zátěžového testu pro nově vzniklou arytmii
6 pacientů (13%) mělo více než 5 procent klidových stahů aberantních, ve všech případech jsme nalezli stahy ventrikulární, uniformní morfologie, izolované. Z toho dva pacienti měli progresi arytmie v zátěži, pro kterou byl test předčasně ukončen.
B) Relativní bradykardie během zátěžového testu
Jasnou relativní bradykardii, zde definovanou jako rozpor mezi patologicky nízkým fHmax a výsledným R jsme zaregistrovali u 33% pacientů.
Jedenkrát se vyskytl pozátěžový neúplný kolaps se sinusovou bradykardií 45 * min-1 a přechodnou hypotenzí se spontánní úpravou po minutě klidu v horizonální poloze.
C) Zátěžová dušnost
Dvakrát jsme od vyšší zátěže upustili pro progresi stridoru z pooperační stenózy trachey a laryngeálního stridoru.
Souhrnně lze říci, že z 52 pacientů ČasS, kteří zahájili zátěžový test dosáhlo 48 osob (92% souboru) hodnot blízkých maximální transportní kapacitě pro dýchací plyny.
- Výsledky na úrovni lehké dynamické zátěže
V zátěži intenzity 1 W na kilogram hmotnosti byla průměrná VO2/kg 16,2 ml*kg-1* min-1 SD 3,7. V Z skóre vyjádřeno VO2/kg = -1,24 SD 1,9 [Z]
Z podrobnějšího rozboru vyplývají tyto vztahy:
A) abnormálně nízká spotřeba kyslíku na úrovni zátěže 1W/kg
15 pacientů (31%) ze skupiny ČasS nedosáhlo během čtvrté minuty prvního stupně zátěže dolního limitu očekávané spotřeby (t.j. populační průměr - 2 SD, Z skóre < -2). Analýzou ostatních dat této podskupiny "pacienti s nízkou spotřebou při velmi lehké zátěži [LVO2]" jsme zjistili tyto signifikantní rozdíly LVO2 proti zbytku skupiny ČasS:
- mají signifikantně nižší spotřebu kyslíku na kilogram hmotnosti v maximu (pouze v Z skóre, ne absolutně).
- nižší tepovou frekvenci v klidu ( 72 vs. 83 tepů * min-1)
- vyšší tepové rozpětí (maximální - klidová frekvence) 111 versus 92 tepů (maximální tepová frekvence přitom není odlišná)
- nižší tepovou frekvenci při lehké zátěži 1 W/kg (114 vs. 129 tepů * min
-1 )
- nižší frekvenci dýchání v maximální zátěži (32 vs. 42 dechů * min
-1)
- vyšší utilizaci kyslíku v max. zátěži
- žádný z pacientů s transanulární záplatou plicnice (n = 11) nebyl ve skupině LVO
2
- menší výskyt hyperinflace: poměr reziduální objem/celkovou plic. kapacitou byl u LVO
2 115% normy, u zbytku skupiny 134%
- liší se i v klidových systolických časových intervalech (ale ne v jejich zátěžových ekvivalentech)
V ostatních parametrech databáze se skupiny nelišily.
B) dysfunkce sinoatriálního uzlu a její vztah ke spotřebě kyslíku v lehké zátěži
V lehké zátěži dosáhli pacienti ČasS v průměru normované tepové frekvence 0.03 Z SD = 1.6, v rozpětí Z skóre od -2,5 do + 5,3, tedy v průměru shodný se zdravou populací, ale s daleko vyšším rozpětím extrémních hodnot. Vztah tepové frekvence a spotřeby kyslíku jsme vyjádřili tepovým kyslíkem na kg hmotnosti. Patologicky nízký normovaný tepový kyslík na kg v úrovni velmi lehké zátěže má 7 ze 48 pacientů (15%), z toho jediný pacient má normovanou tepovou frekvenci na této úrovně zátěže patologicky vysokou. Jelikož patologicky nízkou spotřebu kyslíku na lehké zátěži má 31 procent pacientů ČasS (LVO2 podskupina), ale patologicky nízký poměr spotřeby kyslíku a tepové frekvence pouze má pouze 15% pacientů při jediném pacientovi s patologicky vysokou tepovou frekvencí, vyplývá z toho, že u značné části pacientů podskupiny LVO2 je nízká spotřeba kyslíku "kompenzovaná" zhoršenou schopností sinoatriálního uzlu reagovat na lehkou zátěž. Tuto "kompenzaci" nelze považovat za známku vyšší tělesné zdatnosti (na rozdíl od zdravých dětí), ale spíše za koincidenci dvou patologických nálezů. Naproti tomu na maximální zátěži se již rozdílná reaktivita SA uzlu u LVO2 a non-LVO2 podskupin neprojevuje.
C) Vztahy parametrů v lehké zátěži a VO2max
Hodnota spotřeby kyslíku v lehké zátěži koreluje se spotřebou kyslíku v maximu (r = 0,4292 p = 0,0054). Hodnota r ale není prediktivní pro kvalifikovaný odhad maximální aerobní kapacity ze submaximálních hodnot. Není korelace mezi tepovou frekvencí na standardní nízké zátěži a maximální aerobní kapacitou. Úroveň tělesné zdatnosti a toleranci dynamické zátěže nelze tedy u pacientů skupiny ČasS predikovat z
lehké zátěže ani rámcově (na rozdíl od zdravé populace).
- Systolické časové intervaly levé komory v klidu a v submaximální zátěži
Výsledky jsou uvedeny v tabulce IV.
TAB IV: Systolické časové intervaly pacientů skupiny ČasS v klidu a v zátěži [jednotk
y: Z skóre]
PEP = preejekční perioda
LVET = ejekční doba,
QZ = doba od začátku elektromechanické systoly do okamžiku maximální vypuzovací rychlosti,
ZX = decelerační doba vypuzování krve
|
INTERVAL |
PRŮMĚR |
SD |
MEDIÁN |
ROZSAH |
|
PEP - klid |
2,3 |
1,94 |
1,6 |
-0,4 - +8,6 |
|
PEP - zát. |
1,2 |
1,62 |
0,8 |
-1,6 - +6,0 |
|
QZ - klid |
1,78 |
1,58 |
1,2 |
-0,8 - +4,8 |
|
QZ - zát. |
2,1 |
1,96 |
2,2 |
-0,8 - +7,6 |
|
LVET - klid |
-0,98 |
1,44 |
0,8 |
-6,0 - +1,6 |
|
LVET - zát. |
-0,18 |
0,94 |
0,2 |
-2,0 - +2,0 |
|
ZX - klid |
-1,44 |
2,04 |
-1,0 |
-8,8 - +1,8 |
|
ZX - zát. |
-0,62 |
0,98 |
-0,8 |
-2,4 - +1,8 |
Z tabulky je patrná nápadná normalizace LVET v zátěži, kdy ani v jednom případě nebyla hodnota ejekční doby levé komory mimo rozsah normálních hodnot. Z rozboru změn intervalů vychází jako markantní změna prodloužení časné fáze ejekční doby (tedy rozdíl QZ - PEP) v zátěži a následný prudký pokles délky pozdní ejekce. Hodnoty jednotlivých intervalů nekorelují významně s klasickými parametry z echografického vyšetření s výjimkou signifikantní negativní korelace mezi délkou klidové decelerační fáze výtoku krve z levé komory (ZX interval impedanční kardiografie, pozdní systolická fáze) a mírou pulmonální insuficience z ECHA (r = -0,334 p = 0,0325).
Vzhledem ke komplexnosti mnoha vlivů na STI odvozené z impedanční křivky jsme se pokusili stanovit pro každého pacienta i "klinické skóre abnormality intervalů" [KSA] - jeden " trestný bod" za každý z osmi intervalů z tab.III, za Z skóre mimo interval (-2;+2 ), tedy mimo hranice populační normy. Nejvyšší KSA byl 8, v horní třetině pacientů dle velikosti KSA byli všichni 3 pacienti souboru kteří během 5 dalších let zemřeli (dva pro náhlou zástavu srdeční, třetí pro akutní srdeční dekompenzaci vedoucí k reoperaci). Ve skupině jsou ovšem i pacienti hodnocení klinicky jako výborní. KSA nekoreluje s žádným z výše uvedených parametrů databáze tedy
ani s VO2max a ostatními kardiorespiračními parametry. Lze tedy říci, že větší výskyt patololgických hodnot systolických časových intervalů pacienta je suspektní časný marker zvýšeného rizika náhlé smrti.
- Kardiorespirační parametry v úrovni maximální tolerované zátěže
A) Maximální spotřeba kyslíku (VO2max), respirační výměnný koeficient (R) maximální tepová frekvence (fHmax) jsou znázorněny v tabulce V:
TAB V: Základní kardiorespirační parametry v maximální zátěži skupiny ČasS
|
PARAMETR |
PRŮMĚR |
SD |
MEDIÁN |
ROZSAH |
|
VO2max
[ml.kg-1.min-1] |
33,4 |
8,2 |
35,0 |
21,0 až 49,0 |
|
R [ ] |
1,0 |
0,1 |
1,0 |
0,72 až 1,28 |
|
fHmax [tepů] |
178,6 |
16,8 |
180 |
142,0 až 210,0 |
|
VO2max [Z] |
-2,3 |
1,5 |
-2,1 |
-5,6 až + 0,9 |
|
fHmax [Z] |
-1,8 |
2,2 |
-2,0 |
-7,9 až + 2,6 |
Obr. 2
- Distribuce tělesné zdatnosti (skupina ČasS)
Korelační analýza ukázala pro VO
2max jen velmi volné vazby na veškeré výše uvedené parametry:
- žádnou signifikantní korelaci pro pre- a perioperační parametry s výjimkou negativní korelace mezi celkovou dobou kardioplegie a VO
2max (r = - 0,3285 p = 0,0276)
- s daty ze submaximálních zátěžových kardiorespiračních parametrů koreluje VO
2max pouze s:
- tepovou frekvencí v klidu (r = 0,3221 p = 0,0272)
- tepovým kyslíkem na kg hmotnosti při lehké zátěži [Z] (r = 0,4292 p = 0,0054)
Rozdělení na podskupiny "VO2max nad - a pod hodnotou mediánu" nepřineslo žádný rozdíl výše uvedených parametrů, rozdělení do podskupin - dle transanulární záplaty, - dle materiálu použité záplaty - dle pooperačních tlakových gradientů - dle hematokritu před operací - dle paliativní operace v anamnéze neukázalo rozdíl ve VO2max takto vzniklých podskupin.
B) Normovaný tepový kyslík na kilogram hmotnosti v maximální zátěži [Z]
Patologicky nízkou hodnotu vykazuje 12 ze 48 pac. (25%).
Z toho všech 12 má zároveň i patologicky nízkou maximální spotřebu kyslíku, nikdo patologicky vysokou tepovou frekvenci. Polovina z těchto 12 pac. má maximální tepovou frekvenci dokonce patologicky nízkou a pouze 2 mají v Z skóre vyjádřený větší pokles HRmax než spotřeby kyslíku. Zbylých 10 má pravděpodobně v maximální zátěži obzvlášť nízký systolický ob
jem srdeční a/nebo jsou hůře adaptováni ve schopnosti vysoké periferní utilizace kyslíku z arteriální krve.
- Závěr interpretační analýzy dat skupiny ČasS
Pro pacienty časné skupiny totální korekce Fallotovy tetralogie, operované v průměrném věku 14 let na počátku 80 let v Kardiocentru Motol platí:
- Dvě třetiny pacientů skupiny ČasS jsou schopni dosáhnout spotřeby kyslíku nad 30 ml * kg-1 * min-1, tedy zhruba nad 8 METS, takže jejich tělesná zdatnost stačí na běžný standard evropského způsobu života, včetně většiny rekreačních sportovních aktivit. Srovnání se zdravou populací vypadá méně příznivě: přesně polovina ze 48 pacientů kteří dokončili i maximální zátěž má VO2max pod dolní hranicí populační normy pro daný věk a pohlaví.
- Klinické kardiologické hodnocení stavu srdce pacientů ČasS nesouvisí přímo s funkční zdatností, jak o tom svědčí minimální korelace mezi zátěžovými kardiorespiračními a klidovými klinickými parametry. I nejzdatnější jedinci mají významný reziduální kardiologický nález - významnou insuficienci chlopně plicnice. V té polovině pacientů, jejichž tělesná zdatnost je ještě v mezích normy zdravé populace je incidence a stupeň insuficience plicnice dokonce nevýznamně vyšší než v polovině nevýkonné.
- Elektrickou impedanční kardiografií měřené systolické časové intervaly v klidu a v zátěži mohou napomoci při výběru rizikové skupiny pacientů z hlediska dlouhodobé prognózy.
- Při standardizované velmi lehké zátěži na úrovni 1 W na kilogram hmotnosti pacienta nebylo dosaženo u čtvrtiny pacientů očekávaných hodnot spotřeby kyslíku, což si vysvětlujeme nejspíše regulační poruchou vedoucí ve svém důsledku ke zpomalení dynamiky vzestupu spotřeby v iniciální fázi zátěže.
- Zátěžové vyšetření těchto pacientů má kromě diagnostické funkce (tělesná zdatnost, arytmie) složku léčebnou - možnost rozptýlit obavy hyperprotektivních rodičů (kterých je okolo 30%) i pacientů samých.
- Pohybová anamnéza, orientační vyšetření postury plus zátěžový test mohou dostatečně oddělit pacienty vyžadující speciální rehabilitaci. Četnost těchto případů je však nízká.
.AD CÍL II.
Zátěžové vyšetření pacientů po totální korekci Fallotovy tetralogie - skupina PozS:
Charakteristika měřeného souboru
PozS je relativně homogenní skupinou pacientů, operovaných na identickém pracovišti, zaběhnutým týmem a v poměrně krátkém intervalu vývoje operačního a léčebného přístupu k vadě.
Zátěžové vyšetření stejně starých pacientů po totální korekci Fallotovy tetralogie bylo provedeno v součinnosti s Kardiocentrem v rámci populačně založené prospektivní studie všech dětí narozených v Čechách s TOF v letech 80-1984, tedy původně z 57 pacientů přeživších pacientů, z nichž 12 nemohlo být vyšetřeno z těchto důvodů:
- 6 neschopných zátěžového vyšetření pro reziduální neurologický nález (3 s hemiparézou vzniklou v době před totální korekcí, 3 s neurologickým postižením od novorozeneckého věku),
- 3 pacienti nevyšetřeni do maxima (arytmie, viz níže)
- 2 pacienti: technická porucha během vyšetření,
1 pacient nedosáhl maxima pro nespolupráci.
Do studie bylo zařazeno 45 pacientů.
TAB V. Základní charakteristika vyšetřeného souboru pacientů po totální korekci Fallotovy tetralogie
skupina- PozS
CELKOVÝ POČET PACIENTŮ
MUŽI 21
ŽENY 24
PRŮMĚRNÝ VĚK 13,2 SD 1,6 roku
(10,8 - 15,8 let)
VĚK TOTÁLNÍ KOREKCE 4,8 SD 1,4 roku
(1,9 - 9,0 let)
ODSTUP VYŠET
ŘENÍ OD TOTÁLNÍ KOREKCE 8,5 SD 1,77roku
POČET PACIENTŮ S PALIATIVNÍ SPOJKOU : 9
REZID. PATOL. NÁLEZ V KLIDU PŘED ZÁTĚŽOVÝM VYŠETŘENÍM:
EKG- kompletní blok pravého ram. Tawarova 45 pac.(100%)
komorové extrasystoly nad 5% klidových stahů
v klidu během 15 minut před vyš.: 3 pac.(7%)
ECHO- kardiologem určený hemodyna
micky významný nález
pulmonální regurgitace hodnocená jako těžká (49%)
těžká stenóza plicnice, nad 40 mmHg 2 pac. (4%)
trikuspidální insuficience těžká 2 pac. (4%)
OSTATNÍ - pacemaker 1 pac. (4%)
A-V blok II 1 pac. (4%)
Metody
Metodika zátěžového vyšetření byla identická s vyšetřením skupiny ČasS s jediným rozdílem: všichni pacienti již byli vyšetřeni na analyzátoru typu dech od dechu (breath by breath), což umožnilo stanovit z poslední fáze zátěže také ventilační stresový práh a dále z rychlého kapnometru alveolární ventilaci a koncentraci oxidu uhličitého a kyslíku na konci výdechu. Z pohledu pacie
nta se zátěžový protokol nijak nelišil od zátěže ČasS. Databáze pacientů obsahuje navíc základní antropometrická data a anamnestický zátěžový dotazník ((13), příloha 1).
Antropometrická data (stručné shrnutí převzatých dat uvádím pro lepší orientaci v charakteristice měřeného souboru :)
Hmotnost: průměrné Z skóre -0,5 SD 1
Nikdo ze skupiny nebyl v době vyšetření vzhledem k věku mimo hranice normálních hodnot ve smyslu nízké hmotnosti, jeden patologicky obézní.
výška: průměrné Z skóre -0,49 SD 0,93. 3 pacienti pod hranicí patologie pro daný věk, jeden nad horní hranicí normy.
Obvod hlavy: v průměru Z skóre jen málo podprůměrné (-0,8 SD 1,24), ale 7 pacientů má obvod hlavy pod hranicí normy pro daný věk a pohlaví.
Výsledky zátěžového vyšetření skupiny PozS
- Tolerance zátěžového testu
A) Přerušení zátěžového testu pro nově vzniklou arytmii
V rámci PozS jsme zjistili komorovou arytmii během zátěže 3x, z toho 2x s progresí během zátěže, což znemožnilo maximální zátěž, stejně jako 1x přechod AV-bloku II na III.
B) Relativní bradykardie během zátěžového testu
Jasnou relativní bradykardii, zde definovanou jako rozpor mezi patologicky nízkým fHmax a výsledným R jsme zaregistrovali u 49% pacientů.
- Tepová frekvence na úrovni lehké a střední intenzity zátěž
e
A) Tepová frekvence v lehké zátěži (1W/kg) [Z]
V průměru je Z skóre -0,65, SD 1,2. Tedy rozptyl větší než u zdravé populace - sahá od Z = -4,3 až po Z = 3,1. Dva pacienti mají patologicky vysokou odezvu tepu na lehkou zátěž (z nich ale pouze jeden je nezdatný dle VO2max), 4 pacienti mají odezvu tepu nižší než je dolní hranice normy pro daný věk. U zdravých dětí je nízká tepová odezva na lehkou zátěž jasnou známkou vysoké tělesné zdatnosti, u pacientů měřené skupiny tento vztah neplatí: normovaná tepová frekvence na lehké zátěži nekoreluje s maximální spotřebou kyslíku.
B) Tepová frekvence v submaximální zátěži (2W/kg) [Z]:
V průměru je Z = -0,93 SD 1,82 tedy hodnota posunutá v průměru ještě níže a s větším rozptylem než u zátěže lehké intenzity. Ani jediný pacient nemá tepovou frekvenci nad horní hranicí populační normy (tedy tam, kde by byla tepová frekvence většiny zdravých dětí v momentální dekondici), zato pod dolní hranicí normy je 7 pacientů (ve zdravé populaci by byli považováni za nejvýkonnější), přitom dva z nich patří v rámci skupiny PozS k nejvýkonnější třetině a dva naopak ke třetině nejméně výkonné.
- Anaerobní práh (AT)
Věrohodnost jeho stanovení je nízká, u 15% pacientů jej nelze stanovit ani přibližně. U zbylých pacientů platí
tyto vztahy:
- AT (nenormovaný; převzaté normy nejsou validní) nekoreluje s VO
2max, ani s normovanou maximální spotřebou kyslíku VO2max [Z]. Dle našich zkušeností je AT málo vhodným parametrem k vyjádření obecné tělesné zdatnosti.
- Signifikantní korelaci AT jsme nalezli s tepovou frekvencí na úrovni 2W/kg (HR2W/kg [Z]), r = 0,6087), mezi AT a normovanou tepovou frekvencí v maximální zátěži (HRmax [Z]), kde je r dosti vysoké: r = 0,7289 p < 0,0001.
- AT nekoreluje s žádnou z pre - i perioperačních hodnot, ani s hodnotami převzatých klidových kardiologických dat a plicních funkcí.
- Kardiorespirační parametry skupiny PozS v maximální zátěži
A) Maximální spotřeba kyslíku (VO2max), respirační výměnný koeficient (R) maximální tepová frekvence (fHmax) jsou znázorněny v tabulce VI:
TAB VI: Základní kardiorespirační parametry v maximální zátěži skupiny PozS
|
PARAMETR |
PRŮMĚR |
SD |
MEDIÁN |
ROZSAH |
|
VO2max
[ml.kg-1.min-1] |
38,5 |
7,0 |
38,0 |
22,0 až 55,2 |
|
R [ ] |
1,06 |
0,0 |
1,07 |
0,92 až 1,16 |
|
fHmax [tepů] |
174,8 |
18,4 |
177,0 |
92,0 až 202,0 |
|
VO2max [Z] |
-1,2 |
1,4 |
-1,1 |
-3,8 až + 1,4 |
|
fHmax [Z] |
-2,3 |
2,4 |
-2,2 |
-13,3 až + 1,7 |
Normovaná tepová frekvence v maximální zátěži [Z]:
V rámci skupiny PozS je maximální akcelerace SA uzlu podstatně nižší než je populační norma: průměrné Z-skóre je -2,3 SD 2,14.
27 pacientů (60 % skupiny) má maximální tepovou frekvenci pod dolní hranicí populační normy. Porovnáním velikosti odchylek od normy na jednotlivých úrovních zátěže lze popsat dysfunkci sinoatriálního uzlu u PozS jako progredující s intenzitou zátěže.
Maximální spotřeba kyslíku [Z]:
Obr. 3 - Distribuce tělesné zdatnosti (skupina PozS)
38 procent pacientů skupiny PozS má patologicky nízkou maximální spotřebu kyslíku vzhledem k zdravým stejně starým vrstevníkům. Pouhých 14 procent má spotřebu kyslíku menší než 30 ml * kg
-1* min-1, což je přibližná hranice dostatečnosti pro naprostou většinu běžných činností včetně rekreačního sportu.
Také u skupiny PozS (obdobně jako u ČasS) není přímá souvislost mezi tělesnou zdatností a kardiologickým nálezem, o čemž svědčí řada hemodynamických reziduí i u nejvýkonnějších pacientů skupiny.
Normovaná maximální spotřeba kyslíku koreluje signifikantně s:
- tepovým kyslíkem v lehké zátěži intenzity 1 W/kg (r = 0,4858 p = 0,0046)
anamnestickými údaji z dotazníku (viz dále).
Korelace mezi normovanou spotřebou kyslíku a pre- a perioperačními daty není (na rozdíl od ČasS) signifikantní ani v jediném případě. Rovněž mezi převzatými daty z podrobného klidového spirometrického vyšetření (k dispozici u všech pacientů PozS) a normovanou maximální spotřebou kyslíku není signifikantní korelace.
Z převzatých kardiologických dat (ze stejné doby jako vyšetření) koreluje VO
2max signifikantně negativně s echograficky zjištěným průřezem pravé hlavní větve plicnice ( r = -0,4167 p = 0,0076 n = 42).
B) Vztah VO2max a anamnestického dotazníku výkonnosti
Anamnestický dotazník, převzatý z (13) se skládal z pěti otázek, skórovaných od 0 do 5 bodů (viz příloha 1), hodnoceny byly jednotlivé otázky, plus celkový součet bodů.
Korelaci s naměřenou normovanou spotřebou kyslíku VO
2max[Z] uvádí následující tabulka:
TAB VII:
|
PARAMETR |
SPEARMANŮV KORELAČNÍ KOEFICIENT |
HLADINA VÝZNAMNOSTI |
n |
|
škola |
0,3304 |
0,0302 |
45 |
|
schody |
0,5029 |
0,0010 |
45 |
|
chůze |
n.s |
- |
|
|
běh |
n.s. |
- |
|
|
únava |
n.s. |
- |
|
|
celkové body |
0,4006 |
0,0086 |
45 |
Tělesná zdatnost koreluje signifikantně s celkovým součtem bodů za 5 typů aktivit a ještě těsněji s otázkou jak výkonný je pacient při chůzi do schodů. Vzhledem k velmi volným vazbám VO
2max na veškeré klidové parametry je to důležitý nález - s anaerobním prahem dotazníkové hodnoty nekorelují - a to nejen u našich TOFtc pacientů, ale i v písemnictví (78).
AD cíl III.
Spojená databáze ČasS + PozS; 93 TOFtc pacientů zatížených do maxima
Sloučením dvou databáze tvořené skupinami ČasS a PozS vzniká značně rozsáhlá relativně homogenní skupina pacientů, vyšetřených na identickém pracovišti, identickým zátěžovým protokolem včetně analýzy výměny dýchacích plynů.
Metodika vyšetření obou skupin viz výše.
Statistické zpracování je shodné jako u podskupin ČasS a PozS.
Velikostí sledovaného souboru s identickým zátěžovým protokolem a analýzou výměny dýchacích plynů se skupina řadí k největším publikovaným ve světovém písemnictví. Pro porovnání uvádíme srovnávací tabulku VIII, která je sumářem vzniklým z rešeršní báze MEDLINE 1991- 6/1997
z hesel "Fallot and exercise"
(n... počet pacientů po totální korekci
*... tělesná zdatnost v zátěži blíže nehodnocena
RV ..pravá komora, PI ..insuficience chlopně plicnice
VAT ..anaerobní práh vypočtený z ventilačních parametrů
zdat. ..tělesná zdatnost, HR ..tepová frekvence.)
TAB VIII: přehled prací s klíčovými slovy "Fallot and Exercise" z rešeršní baze MEDLINE 1991 - 6/1997
+----------------------------------------------------------------------+
| ROK 1. AUTOR | n | TÉMA |
+----------------+---+-------------------------------------------------|
| 1991 Podzolkov | 78| *. Arytmie |
| 1991 Kudrijašev| 86| Zátěž na běhátku. Vztah k typu oper. |
| 1991 Thomasoni | 20| Z
átěž včetně srd. výdeje |
| 1991 Grant | 13| Maldistribuce plicní perfuze |
| 1991 Aigueperse|158| Kvalita života. TOFtc od roku 1968 |
| 1991 Rowe | 55| Plic. funkce a pulm.insuf. limitují zdat. |
| 1992 Henes | 61| Bruceho a poté intervalový protokol na |
| | | arytmie. Zdat. mínus 15% proti normě. |
| 1992 Kassirskij| 30| Zdat krátce po operaci, po 6 a 12 měsících. |
| 199
2 Miura | 62| Zátěž pouze izoproterenolovou infuzí. |
| 1992 Norgard | 34| Zdat. nižší u pacientů s PI a nízkou vitální |
| | | kapacitou. Normální zátěžové HR u TOFtc. |
| 1992 Wojtalik | 21| Zdat. TOF
tc pacientů v průměru 60% normy. |
| 1992 Waien |151| Bez VO2max, bez VAT, stanovení rizik |
| 1992 Cavalho | 16| Vliv PI na zdat. Negativní korelace mezi |
| | | regurgitací a zdat. i maximální HR. |
| 1993 | 42| *, Fourierova transformace EKG - arytmie |
| 1993 Kabaker | 18| 14 z 18 pacientů má VO2max >40 ml * kg-1* min-1 |
| 1993 Vobecky | 22| Koreluje VO2 s pulm. insuficiencí? |
| 1993 Kobaya
shi | 38| Submaximální zátěž s katetrizací |
| 1993 Redington | 16| Nevýkonní s velkou RV se po allograftu zlepší |
| 1994 Jonsson | 68| Aktivnější mají lepší plicní funkce |
| 1994 Rogers | 69| VAT, ne VO2, habituální aktivita nekoreluje VAT |
| 1994 Takagi | 10| testování v terénu i laboratoři |
| 1994 Tatara | 14| dynamika změn VO2 a HR v zátěži TOFtc |
| 1994 Frisch | 5| nehomogenní skupina vad a zdatnost. |
| 1994 Gildein | 31| smíšená skupina více typů vad. VO2 dynamika |
| | | v iniciální fázi zátěže |
| 1994 Kaplan | | sekundární analýza dat o zátěži TOFtc má skoro |
| | | normální zdat |
| 1994 Joffe | 29| arytmie u TOFtc. Časně operovaní mají později |
| | | komorové arytmie jen vzácně |
| 1995 Dall'Olio | 24| Zdatnost TOFtc. Podskup. s chirurgickou korekcí |
| | | do 5 let věku je signif. zdatnější. |
| 1995 Jonsson | 80| * Náhlá smrt u TOFtc. Riziko stoupá u pozdě op. |
| | | s četnějšími arytmiemi a s odstupem od oper. |
|
1995 Reybrouck | 16| (+ jiné vady). Opakovaná měření. Zdatnost v |
| | | podobě VAT, ne VO2. Zdatnost klesá s věkem. |
| 1995 Meijboom | 77| Málo zdatná podskupina TOFtc je ta s dilat. RV. |
| | | Ostatn
í mají v průměru 98 % zdatnosti zdravých |
| 1995 Kondo | 29| vysokorozlišovací radionuklidová studie. |
| | | Nevýkonní: dilatace RV a skrytá dysfunkci LV |
| 1995 Leyh | 21| Spojka před totální korekcí zhoršuje pozdější |
| | | výkonnost, asi zhoršením difúzní kapacity plic. |
| 1995 Jonsson | 53| Zátěž s katetrizací. Již mírná PI zhorší výkon, |
| | | který klesá i s věkem a tlakem v RV v klidu |
| 1995 Mu
lla | 10| TOFtc s chybějící chlopní plicnice se neliší od |
| | | jiných TOFtc ve VO2max, ale v dechové rezervě. |
| 1995 Clark | 30| Dospělí. Mají vyšší ventilaci na stejnou |
| | | produkci CO2.
Asi používají víc hrudní pumpu. |
| 1995 Ross | 53| *. Výskyt síňových arytmií. 36% dysfunkce SA |
| | | uzlu, u třetiny pacientů síňová arytmie. |
| 1996 Jonsson | 86| Abnormality větví plicnice zjištěné předoperační|
| | | nezhoršují zdat. TOFtc dlouhodobě přeživších. |
| 1996 Niezen | 9| versus 12 zdravých, NMR. TOFtc větší svalovinu |
| | | a menší RVEF. Zdat. klesá s PI. |
| 1996 Guillaumon| 8| versus 10 zdravých. Skupiny se neliší v VO2max |
| | | HRmax ani srd. výdeji (rebreathingem CO2) |
| 1997 Reybrouck | 16| Nad VAT mají TOFtc strmější vzestup výdeje CO2 |
| | | versus O2 než zdraví, VAT mají na nižší zátěži. |
| 1997 Pastore | 22| + 22 zdravých na běhátku. Zdat. signifikantně, |
| | | srd. výdej v zátěži nesignif. nižší u TOFtc. |
| 1997 Miyamura | 76| z toho 50 s transanulární záplatou pulm.chlopně.|
| | | Tato podskupina nemá po 20-28 letech horší zdat.|
+----------------------------------------------------------------------+
Charakteristika spojené skupiny:
Je uvedena v tabulce IX:
(počet pacientů 93, 40 žen a 53 mužů)
TAB IX
|
PARAMETR |
průměr |
SD |
rozsah |
|
věk v době vyšetření [roků] |
13,6 |
2,9 |
5,8 - 26,6 |
|
doba od korekce [roků] |
5,7 |
3,0 |
0,2 - 13,5 |
|
věk totální korekce [roků] |
7,9 |
4,2 |
2,0 - 23,7 |
(pozn.:za kratší dobu jak 2 roky od korekce bylo vyšetřeno 5 pacientů)
Výsledky zátěžového vyšetření spojené skupiny 93 TOFtc pacientů
Sumární výsledky zátěžového vyšetření shrnuje následující tabulka X:
(hodnoty vyjádřeny v Z skóre, tedy jako rozdíl skutečné a průměrné populační hodnoty vydělený směrodatnou odchylkou populační normy (75) - zdravé populace patřičného věku a pohlaví)
TAB X: Kardiorespirační parametry v tělesné zátěži u 93 pacientů po totální korekci Fallotovy tetralogie
|
PARAMETR |
Průměrné Z skóre |
SD |
|
Tepová frekvence při lehké zátěži - 1 W/kg |
- 0,249 |
1,519 |
|
Tepová frekvence při submaximální zát. - 2W/kg |
- 0,660 |
1,726 |
|
Tepová frekvence při maximální zátěži |
- 2,108 |
2,316 |
|
Spotřeba kyslíku na kg hmotnosti při lehké zátěži - 1 W/kg |
- 0,355 |
2,090 |
|
Spotřeba kyslíku na kg hmotnosti v maximální zátěži |
- 1,811 |
1,551 |
|
Tepový kyslík na kilogram hmotn.při lehké zátěži - 1W/kg |
+ 0,005 |
1,725 |
|
Tepový kyslík na kilogram hmotn.při maximální zátěži |
- 0,88 |
1,463 |
Obr. 4 - Distribuce tělesné zdatnosti spojené skupiny
Vztah klinických parametrů a VO2max
Vztah - signifikantní korelaci - maximální spotřeby kyslíku na kilogram hmotnosti (normované Z- skóringem na věk a pohlaví) a řady klinických parametrů charakterizuje tabulka XI:
TAB XI: Signifik
antní korelace mezi maximální spotřebou kyslíku a klinickými parametry u spojené skupiny TOFtc pacientů.
|
PARAMETR |
KOREL. KOEF. |
Hladina význ. |
n. |
Pozn. |
|
Věk vyšetření |
-0,311 |
0,003 |
92 |
|
|
Věk totální korekce |
-0,3958 |
0,0002 |
92 |
|
|
Odstup od totální korekce |
+0,3022 |
0,0039 |
92 |
(!?) |
|
Délka mimotělního oběhu |
-0,3776 |
0,0007 |
91 |
|
|
Délka kardioplegie |
-0,4175 |
0,0002 |
91 |
|
|
Pulmonální insuficience (z Echa) |
+0,2349 |
0,0304 |
91 |
(!?) |
|
Využití kyslíku v max. zátěži |
-0,2072 |
0,0492 |
92 |
|
|
Kardiothorakální index |
-0,3139 |
0,0029 |
92 |
|
|
Index obezity (BMI) |
-0,4019 |
0,0003 |
92 |
|
|
Funkční rezid.kapacita [%normy] |
-0,3422 |
0,0035 |
72 |
|
|
Retrakční tl.plic na 60% TLC [%n] |
0,2919 |
0,0161 |
68 |
|
|
Reziduální objem plic |
-0,2482 |
0,0352 |
72 |
|
Poznámka ke vztahu parametrů klidového funkčního vyšetření plic a maximální spotřebě kyslíku: negativní korelace VO
2max a reziduálního objemu plic (a obdobně funkční rez. kapacity)
Z nejasných důvodů vychází porovnáním dostupných převzatých dat klidového spirometrického vyšetření ( u dvou třetin pacientů ČasS a kompletních dat PozS) funkční parametry v průměru signifikantně odlišné pro pacienty ČasS a PozS. Data nasvědčují vyšší tendenci k hyperinflaci a menší plicní poddajnosti u pacientů ČasS, kteří jsou zároveň také v průměru signifikantně méně výkonní.
Z dostupných dat zřejmě nelze určit, nakolik je jiná plicní mechanika příčinou, následkem či koincidencí rozdílů ČasS a PozS - v každém případě je to spíše záležitostí pro specialistu v
oblasti plicní mechaniky.
Vztah zátěžových parametrů ze submaximální zátěže a VO2max
Vztahy běžně měřených parametrů v lehké či submaximální zátěži s normovanou spotřebou kyslíku v maximu vyjadřuje tabulka XII:
Z - skóre VO2max koreluje signifikantně s těmito parametry:
TAB XII:
|
PARAMETR |
KOREL. KOEF. |
Hladina význ. |
n. |
|
Tepová frekvence na 2 W/kg [Z] |
-0,2872 |
0,0077 |
92 |
|
Tepový kyslík/kg na lehké zát. [Z] |
+0,5247 |
0,0000 |
92 |
Maximální aerobní kapacita normovaná na hmotnost, věk a pohlaví nekoreluje signifikantně s: Hladinou hemoglobinu před operací,mírou trikuspidální insuficience, klidovou tepovou frekvencí, normovanou tepovou frekvencí na lehké zátěži, tepovým rozpětím klid - maximum, parametry plicních funkcí vyjadřujícími míru obstrukce.
Srovnání výseků ČasS a PozS
Základní rozdíly mezi skupinami ČasS a PozS jsou znázorněny v tabulce XIII.
TAB XIII:porovnání základních charakteristik a kardiorespiračních parametrů mezi skupinou ČasS
a PozS
(MEAN.. aritmetický průměr, SD.. směrodatná odchylka, *,**,*** ...5%, 1% a 1 promilová hladina významnosti, HR.. tepová frekvence, VO
2..spotřeba kyslíku na kilogram hmotnosti, 1W/kg - 2W/kg - MAX ...zátěž lehká, submaximální a maximální, RER.. respirační výměnný koeficient [Z] hodnota normována na věk a pohlaví)
| |
ČasS |
PozS |
|
|
PARAMETR |
MEAN |
SD |
MEAN |
SD |
významnost |
|
věk vyšetření[roky] |
13,9 |
3,3 |
13,3 |
1,5 |
- |
|
od operace [roky] |
3,2 |
1,0 |
8,5 |
1,8 |
*** |
|
věk operace [roky] |
10,7 |
3,6 |
4,9 |
1,4 |
*** |
|
výška[cm] |
157 |
16 |
154 |
11 |
- |
|
váha [kg] |
48,7 |
15,5 |
43,7 |
12,7 |
- |
|
BMI [kg*m-2] |
20,0 |
3,7 |
18,0 |
3,3 |
- |
|
HR v klidu [tepů*min-1] |
80 |
14,2 |
74 |
12,4 |
* |
|
HR - 1W/kg [Z] |
0,03 |
1,6 |
-0,61 |
2,04 |
* |
|
HR - 2W/kg [Z] |
-0,48 |
1,55 |
-0,88 |
1,90 |
- |
|
HR - MAX [Z] |
-1,84 |
2,21 |
-2,32 |
2,43 |
- |
|
tepový kyslík -1W/kg[Z] |
-0,82 |
1,45 |
1,32 |
1,39 |
*** |
|
tepový kyslík -MAX [Z] |
-1,52 |
1,14 |
-0,25 |
1,46 |
*** |
|
VO2 -1W/kg [Z] |
-1,3 |
1,9 |
0,79 |
1,7 |
*** |
|
VO2 -MAX [ml*kg-1min-1] |
34,5 |
7,3 |
38,4 |
7,0 |
** |
|
VO2 -MAX [Z] |
-2,34 |
1,48 |
-1,23 |
1,41 |
*** |
|
RER [ ] |
1,00 |
0,1 |
1,05 |
0,05 |
** |
|
utilizace O2 -MAX [%] |
4,04 |
0,68 |
3,25 |
0,75 |
*** |
|
dechová frekvence -MAX [dechů*min-1] |
38,6 |
13,4 |
43,7 |
10,3 |
* |
|
dechový objem -MAX
[ml*kg-1] |
31,8 |
17,9 |
27,9 |
4 |
- |
|
ventilace -MAX
[l*min-1*kg-1] |
1,03 |
0,35 |
1,20 |
0,26 |
* |
|
Kardiothorakální index [ ] |
0,64 |
0,28 |
0,55 |
0,05 |
* |
|
Pulmonální insuficience
[ECHO grade 0-3] |
1,16 |
0,81 |
2,28 |
0,88 |
*** |
|
Trikuspidální insuficience
[ECHO grade 0-3] |
0,93 |
0,81 |
0,69 |
0,81 |
- |
|
Hemoglobin předop. [g*l-1] |
183 |
29 |
166 |
29 |
** |
|
Mimotělní oběh [minut] |
158 |
39,9 |
114 |
32,2 |
*** |
Ze srovnání vyplývá: V průměru platí pro pacienty skupiny ČasS:
více obézní
limitování schopností maximální ventilace při vyšším využití kyslíku z ventilovaného vzduchu a menší dechové frekvenci.
nemají větší dysfunkci SA uzlu v maximální zátěži než PozS
DISKUSE k TOFtc
Z pohledu zátěžové fyziologie jsou skupiny ČasS a PozS relativně dosti podobné: stejná diagnóza, všichni po totální korekci, stejný věk pacientů v době vyšetření, obdobné hlavní reziduální nálezy v podobě pulmonální insuficience, zhoršené akcelerace sinoatriálního uzlu v zátěži, raménkových bloků, arytmií.
Z pohledu kardiologa se tyto skupiny liší značně: v ČasS převládají pacienti, přežívající na paliativních spojkách většinou až do školního věku za arteriální hypoxémie, snížené výkonnosti a možná nedostatečných pohybových návyků pro další život. Tomu také odpovídá delší doba mimotělního oběhu, vyšší předoperační hladina hemoglobinu, větší index obezity a nižší výkonnost pacientů ČasS proti PozS.
Ani způsob totální korekce zřejmě zpočátku ještě v hraničních případech nepreferoval úplné zrušení pulmonální stenózy za cenu celoživotní pulmonální insuficience, o čemž svědčí podstatně menší procento korekcí s transanulární záplatou : 16% v ČasS, 43% v PozS. Je tedy sporným problémem, zda - v zájmu hledání trendů ovlivňujících limitaci výkonnosti pacientů - analyzovat výsledky rozsáhlejších, ale méně homogenních souborů pacientů, operovaných v časově delším období, či spíše přesněji definovaných (z hlediska operační strategie, technologického pokroku i způsobu vyšetření) menších skupin.
V písemnictví lze nalézt obojí - viz např. TAB VI.
Ještě složitější záležitostí z hlediska vyšetřování tělesné zdatnosti je všeobecně uznávaná preference longitudinálních studií před průřezovými. Zatím ale neexistuje ani jedna práce, srovnávající longitudinálně vývoj tělesné zdatnosti TOFtc pacientů proti kontrolní skupině oběhově nepostižených osob s obdobně sníženou tělesnou zdatností; ta jediná může pomoci zodpovědět otázku: co je příčina - a co následek změn výkonnosti v longitudinálním sledování?
- Možné příčiny nízké spotřeby kyslíku na lehké úrovni zátěže u části pacientů ČasS skupiny
V ČasS, historicky již neopakovatelné skupině s pozdním věkem korekce a dlouhou délkou života s arteriální hypoxémií, jsme nalezli podskupinu pacientů, vyznačujících se neočekávaně nízkou spotřebou kyslíku na submaximální zátěži [LVO2 podskupina ČasS], což se již u PozS skupiny neopakovalo.
Pro odchylku se nabízí několik hypotetických vysvětlení
- h1: chyba měření: tomu neodpovídá ani příliš nízká maximální spotřeba, ani retest šesti pacientů této podskupiny do jednoho roku od původního vyšetření, s identickými výsledky (rozdíl < 8 procent u všech hodnot)
- h2: pacienti mají díky dlouhé době "hypoxemického tréninku" vyšší anaerobní složku krátkodobé zátěže. Pak by zřejmě měli být již na nízké zátěži nad anaerobním prahem a mít i vyšší laktacidémii. Hladiny laktacidémie odebrané u menší části pacientů LVO2 (6 z 16 při retestu do 1 roku od původního vyšetření) po tomto stupni zátěže nesvědčí pro to, že zátěž 1 W/kg, odpovídající intenzitou běžné chůzi, je u těchto pacientů nad úrovní stressového prahu. - Ani v jediném případě nepřekročila hladina laktátu 3 mmol * l-1, přičemž se běžně za zlomové hodnoty svědčící pro dosažení anaerobního prahu považují hodnoty nad 4 mmol * l-1.
- h3: pacienti LVO2 podskupiny mají vyšší mechanickou účinnost svalové práce. Potom by ovšem měli mít jinou strukturu kosterního svalstva než zdraví, o čemž (na rozdíl od myokardu (7)) nejsou v literatuře zprávy.
- h4: jiná dynamika vzestupu kyslíku proti zdravé populaci, kdy doba 4 minut nerovnovážné fáze zátěže, jindy běžně uznávaná (56), nestačí zřejmě k dosažení rovnovážného stavu. Dnes technicky prosté ověření této hypotézy by znamenalo v době vyšetření neúnosnou časovou zátěž pacientů při použití více maloobjemových Douglasových vaků. U pacientů PozS se již tato odchylka od normy nevyskytla a dnes ji nemáme na kom ověřit.
- Faktory nejvíce ovlivňující tělesnou zdatnost
Na základě zjištěných vztahů lze říci, že tělesná zdatnost, vyjádřená maximální spotřebou kyslíku na kilogram hmotnosti normovanou na věk a pohlaví nemá těsnou, dominantní vazbu na žádný ze sledovaných běžných klinických parametrů z doby předoperační, operace i pooperační. Nicméně existuje statisticky signifikantní korelace mezi tímto parametrem, reprezentujícím asi nejlépe obecnou výkonnost a - :
- Věkem pacienta v době operace:
nejméně jsou proti zdravým vrstevníkům postiženi ti pacienti, kteří byli časně operováni a průřezová studie je zastihla dosti dlouho od operace. Ti mají také nižší index obezity, která rovněž signifikantně negativně s výkonností koreluje. Validita této korelace je nicméně poněkud snížena nehomogenitou zkoumané skupiny: pacienti skupiny ČasS byli možná více hendikepováni nižší technologickou úrovní v době korekce i menší zkušeností celého týmu s problematikou, zároveň byli déle vystaveni arteriální hypoxémii a výkonnostnímu hendikepu v období vývoje psychomotorického systému. V dnešní době již nelze z této korelace vyvozovat praktické závěry - téměř všichni pacienti s Fallotovou tetralogií jsou operováni v kojeneckém či batolecím věku. O tom, jaká by byla výkonnost pacientů operovaných v pozdějším věku, ale pokročilejší technologií a zkušenějším týmem lze tedy pouze spekulovat.
- Odstupem mezi věkem operace a věkem zátěžového vyšetření.
Z našich výsledků vyplývá pozitivní korelace výkonnosti vztažené na pohlaví a věk k odstupu od korekce. Nelze určit, zda je to přirozeným poklesem výkonnosti zdravých, vzestupem výkonnosti TOFtc pacientů, či korelace vznikla pouze nehomogenitou souboru - ČasS skupina je signifikantně méně výkonná a má menší odstup od korekce v době vyšetření. Některé kompenzační mechanizmy (restriktivní pravá komora, tendence k restriktivním plicním funkcím bez známek obstrukce) se mohou vyvíjet léta a snižovat tak postupně hemodynamický hendikep pacientů po totální korekci.
- Délkou mimotělního oběhu.
Vzhledem k tomu, že se délka mimotělního oběhu významně zkrátila v podskupině PozS proti ČasS (zčásti pokrokem chirurgie a efektivnější týmovou prací, zčásti také pro pokles výskytu paliativních spojek a s tím spojené časové prodlevy při jejich uzávěru), snižuje to prognostickou hodnotu parametru. Statisticky významný vztah je zřejmě spíše dokladem toho, že s celkovou zkušeností operačního týmu a celého kolektivu v pooperační péči stoupá značně i šance pacienta na dlouhodobě lepší tělesnou zdatnost s pozitivním vlivem na kvalitu života.
- Tepovým kyslíkem vztaženým na věk, pohlaví a váhu při lehké zátěži.
Parametry výměny dýchacích plynů, získané během zátěže lehké intenzity mívají všeobecně velmi malou výpovědní hodnotu o výkonnosti pacienta; výkonnější zdraví jedinci mívají pouze poněkud nižší spotřebu kyslíku danou lepší efektivitou pohybu.
O to více lze považovat za překvapivou relativně silnou (i když zdaleka ne prediktivní) korelaci mezi tepovým kyslíkem na kilogram hmotnosti na velmi lehké zátěži a maximální aerobní kapacitou pacienta.
- Mírou klidové pulmonální insuficience
Nalezli jsme slabší pozitivní korelaci na tříprocentní hladině významnosti. Tento výsledek je do určité míry v rozporu s písemnictvím (80,45,17,16,12). Jonsson (45) dokonce zdůrazňuje že již středně významná pulmonální insuficience zhoršuje výkonnost, což se v našem souboru rozhodně nepotvrdilo. Naopak řada prací ukazuje nesignifikantní vztah parametrů tělesné zdatnosti a míry pulmonální insuficience (stejně jako výsledky PozS skupiny), jiné (65) náš nález nepřímo podporují zjištěním, že pacienti s transanulární záplatou a protětím prstence chlopně plicnice nemají proti ostatním TOFtc pacientům horší tělesnou zdatnost, vztah k výkonnosti je jiný u mužů a žen (67). Pulmonální insuficience má z nejasných důvodů i dosti silnou vazbu na obezitu: silněji než s VO2max negativně koreluje s indexem obezity (p = 0,0037) i utilizací kyslíku. Tedy obézní TOFtc pacient má v průměru menší pulmonální insuficienci a malou výkonnost. Jelikož tyto korelace nejsou přítomny ani jako nesignifikantní trendy v rámci skupiny PozS, lze větší část vazeb přisoudit nehomogenitě souboru. V každém případě lze ale konstatovat
- výsledky světového písemnictví o významu pulmonální insuficience na výkonnost pacientů nutno hodnotit ve vztahu k homogenitě souboru ze strany kardiologických parametrů - a to (přinejmenším) dle zkušenosti operačního týmu, časového odstupu od operace, výskytu extrémně nezdatných pacientů, síňového nebo komorového chirurgického přístupu (1), percentuálního zastoupení proťatého prstence chlopně plicnice, výskytu "restriktivní pravé komory" a zřejmě i funkčních parametrů plicní mechaniky.
- pro vyrovnání více protichůdných vlivů bude zřejmě nutno vytvořit homogenní sestavu (a tou zřejmě naše spojená skupina není) o počtu řádově sta a více pacientů.
- Utilizací kyslíku v maximální zátěži (slabá negativní korelace)
Utilizace kyslíku v maximální zátěži je vícerozměrně ovlivněným faktorem:
s VO2max [Z] koreluje jen těsně pod pětiprocentní hladinu významnosti (r = -0,2072 p = 0,0493),
pozitivně však koreluje s věkem korekce (r = 0,4017 p < 0,0001)
negativně s dobou od korekce (r = -0,4569 p < 0,00009)
negativně koreluje utilizace kyslíku i s mírou pulmonální insuficience. (r = -0,3294 p = 0,0024)
Vztahy je vhodné rozebrat v souvislosti s restriktivní pravou komorou (viz 6.6.3).
- kardiothorakálním indexem
Tento starý klinický parametr je dosud velmi ceněn jako spolehlivý ukazatel, značící špatnou dlouhodobou prognózu. Vzhledem ke slabší korelaci (p = 0,029) zřejmě slouží klinickému hodnocení více jeho vzestup, zhoršení výkonu zřejmě nastává až po překročení kritické meze. Výkonnější podskupina - PozS má kardiothorakální index proti ČasS významně menší i přes signifikantně větší pulmonální insuficienci.
Indexem obezity BMI
Dosti signifikantní (p = 0,0003) negativní korelace numericky dokresluje známý klinický fakt, že bez ohledu na závažnost rezuduální oběhové patologie obezita významně zhoršuje zdatnost TOFtc pacientů. Jelikož je obezita také samostatným rizikovým faktorem metabolického kardiovaskulárního syndromu, (48) má režimová terapie obézních TOFtc pacientů hned dvojí sekundárně preventivní význam: zvýšení aktuální fyzické zdatnosti a snížení rizika budoucích kardiovaskulárních chorob.
Za zmínku jistě stojí i relativně silný vztah mezi indexem obezity BMI a věkem korekce: r = 0,4728 p < 0,0001.
Prostý fakt, že u ČasS byli pacienti nuceni čekat na pokrok kardiochirurgie příliš dlouho, mohl vést ke zhoršení jejich pohybových návyků i v době po korekci, kdy z hlediska výkonnostního už hendikepováni nebyli.
Z přejatých dat z funkčního vyšetření plic za použití tělového pletysmografu nevycházejí žádné těsné, prediktivní vazby na výkonnost, ale v řadě případů lze vysledovat odlišnou ventilační mechaniku v zátěži v závislosti na typu korekce a klidových ventilačních pa
rametrech. Celá problematika může mít i vztah k problému "restriktivní pravé komory":
Restriktivní pravá komora
V nedávném písemnictví (21,18) vznikla nová teorie o tom, že diastolická, relaxační dysfunkce pravé komory, takzvaná restriktivní pravá komora může přispívat k nápadně dobré toleranci pulmonální insuficience těchto pacientů, kteří pak používají jinou mechaniku dýchání (vyšší dechovou frekvenci) k podpoře žilního návratu, nemají proti ostatním sníženou výkonnost, pouze jejich rekonvalescenc
e po operaci trvá většinou déle.
K této teorii přistupují klinici Kardiocentra zatím zdrženlivě už proto, že kritéria diastolické dysfunkce pravé komory jsou z echografického vyšetření poněkud vágní.
Proti teorii svědčí i nález samotných autorů hypotézy, totiž že pacienti s restriktivní pravou komorou zvyšují v zátěži proti zdravým více především dechovou frekvenci a ne dechový objem, kterým by podpořili žilní návrat hrudní pumpou pravděpodobně vydatněji. Vyčerpání dechové rezervy přitom autoři ve své
práci nezmiňují (18).
Obdobně jako restriktivní pravá komora, coby pozitivní faktor žilního návratu může sloužit také větší zapojení hrudní pumpy v zátěži.
Vzhledem k vysoké hladině významnosti u negativní pořaďové korelace pulmonální insuficience s utilizací kyslíku v maximu a signifikantní negativní pořaďové korelaci mezi VO
2max a utilizací kyslíku v maximu lze odvodit hypotézu:
Ti pacienti, kteří mají relativně vysokou utilizaci (tedy malou ventilaci vzhledem k potřebě kyslíku) a malou pulmonální insuficienci, jsou modelem málo používajícím hrudní pumpu a také nezdatným, zatímco ti výkonnější s vyšší ventilací na danou spotřebu kyslíku, a tedy nižší utilizací kyslíku v maximu, mají lepší hrudní pumpu, která zřejmě může pomáhat zabezpečovat lep
ší žilní návrat při pulmonální insuficienci.
V modelové skupině s vyšší ventilací může restriktivní pravá komora dále pomoci snížit hendikep daný vyšší pulmonální nedostatečností. V rámci PozS se ale pacienti s restriktivní pravou komorou neliší v nor
mované VO2max od pacientů bez echografického nálezu restriktivní pravé komory.
Pacienti skupiny PozS s transanulární záplatou
Jako jeden z hemodynamicky nejdůležitějších znaků pro pooperační hemodynamiku TOFtc lze považovat použití korekce s protětím a záplatou prstence chlopně plicnice ("transanular patch"), používaný u hemodynamicky závažnějších stenóz plicnice. Dle literárních údajů (65) ani po 25 letech nezhoršuje jeho prezence tělesnou zdatnost. Jako příklad interpretační analýzy jsme tedy rozdělili skupinu PozS (jako více homogenní skupinu s širší bází kardiologických dat proti ČasS) na podskupinu TAPTOF s transanulární záplatou (n = 19) versus zbytek skupiny: non-TAPTOF (n = 25).
TAPTOF měli primárně větší stenózu plicnice a z typu korekce vyplývá, že budou mít zvětšením velikosti prstence chlopně bez zvětšení cípů chlopně samé i větší tendenci k pulmonální regurgitaci. Při interpretaci zátěžových parametrů těchto dvou podskupin je nutno vzít v úvahu i rozdíly v datech antropometrických
:
TAPTOF skupina je v průměru jen nesignifikantně mladší (12,6 vs. 13,5 roku), v absolutních číslech má signifikantně menší průměrnou hmotnost i výšku : 150 vs. 158 cm, 39 vs. 48 kg. Existují nepřímé důkazy o jiném klinickém stavu skupiny TAPTOF již před operací? Četnost paliativních spojek v podskupinách je 5:4, což je ještě přibližně adekvátní poměru velikosti podskupin 19:25 pacientů, ale skupina TAPTOF měla dle předoperačních údajů signifikantně vyšší průměrnou koncentraci hemoglobinu i hematokr
it proti non-TAPTOF.
Liší se klidové hemodynamické parametry v době zátěžového vyšetření? TAPTOF mají signifikantně větší stupeň insuficience plicnice z echografického vyšetření. (2,68 vs. 1,98 na čtyřstupňové škále, p < 0,01), signifikantně větší průměr levé větve plicnice, větší diastol. průměry levé i pravé síně a v poměru 8:2 častěji restriktivní pravou
komoru. S těmito premisami lze pak hodnotit zátěžové vyšetření:
Neliší se v tepové frekvenci v klidu, v submaximech i maximu - ani v absolutních, ani v normovaných hodnotách dle věku a pohlaví.
V maximální zátěži se neliší v absolutní spotřebě kyslíku na kg hmotnosti, ani v její normované podobě (VO2max [Z]).
TAPTOF mají v maximální zátěži signifikantně nižší využití kyslíku (tedy vyšší ventilač
ní ekvivalent pro kyslík).
TAPTOF mají v maximální zátěži signifikantně menší tepový kyslík i tepový kyslík vyjádřený v Z hodnotách, ale při vyjádření na kilogram hmotnosti (tepový kyslík na kilogram hmotnosti [ml * kg
-1* tepy-1]) se tyto hodnoty neliší (ani absolutně, ani normovaně v Z hodnotách), je to tedy pouhý důsledek jiné hmotnosti.
V prvním přiblížení lze spekulovat, že by TAPTOF skupina měla mít nižší systolický objem srdeční díky vyšší regurgitační frakci pravé komory z větší pulmonální insuficience. Zjištěné kardiorespirační parametry v zátěži tomu ale nenasvědčují: při shodných tepových frekvencích v klidu, lehké zátěži i maximu by pak nebylo možné najít jiné vysvětlení při identické spotřebě kyslíku v lehké i maximální zátěži TAPTOF
a non-TAPTOF podskupin, než v odlišné periferní extrakci kyslíku. To je ale dosti nepravděpodobné - ve světovém písemnictví s desítkami katetrizačních prací (včetně katetrizací v zátěži) to nebylo nikdy popsáno. Jak tedy vysvětlit nesníženou výkonnost oběhově hendikepované skupiny TAPTOF (a obdobně také signifikantní pozitivní korelaci mezi výkonností a pulmonální insuficiencí u PozS i u spojené skupiny ČasS+PozS) ? Vysvětlení lze hledat u pozitivního vlivu restriktivní pravé komory na zmírnění následků větší pulmonální regurgitace TAPTOF pacientů a u většího zapojení hrudní pumpy s větší minutovou ventilací než odpovídá potřebě výměny dýchacích plynů, spojeného se signifikantně nižší utilizací kyslíku v maximu. Z analýzy zátěžových respiračních parametrů také vyplývá, že TAPTOF podskupina obsahuje všech 5 pacientů, kterým stoupá poměr mrtvého prostoru ku dechovému objemu v zátěži (literárně akceptovaná známka zhoršení poměru ventilace/perfuze v zátěži - zde možná i ze "záměrně" zvýšené ventilace na podporu hrudní pumpy), zatímco skupina non-TAPTOF neobsahuje ani jednoho pacienta, kterému poměr VD/VT v zátěži stoupá.
Naměřené zátěžové kardiorespirační parametry lze tedy interpretovat tak, že non-TAPTOF jsou větší a hmotnější, mají tedy v průměru větší systolický objem srdeční v zátěži, avšak ne více než odpovídá jejich vyšší hmotnosti - a to i přes signifikantně větší klidovou pulmonální insuficienci, v průměru středně až těžce hemodynamicky významnou. Lze očekávat, že k příznivé odezvě na tělesnou zátěž i přes vyšší pulmonální regurgitaci přispívá i častější výskyt (8:2 při poměru pacientů 19:25) restriktivní pravé komory, která má sice horší diastolickou funkci, ale může zároveň snižovat regurgitační frakci pravé komory v systole.
Subskupina TAPTOF s restriktivní pravou komorou (8 pac.) má zcela identickou výkonnost jako zbývajících 11 pacientů s transanulární záplatou, ale bez vyvinuté restriktivní pravé komory. Vyvíjí se tedy restriktivní pravá komora až po vyčerpání jiných rezerv ?
Skupina TAPTOF se signifikantně odlišuje i v některých klidových respiračních parametrech (normované na výšku těla a pohlaví): mají sice stejnou velikost celkové plicní kapacity (TLC), ale jiný poměr reziduálního objemu (RV) k celkové plicní kapacitě: 126% normy SD 30 versus 107% SD 27. Rovněž klidová výdechová poloha je posunuta u TAPTOF výš:
Poměr funkční reziduální kapacity ku TLC je v průměru 109% versus 99% non-TAPTOF skupiny. Obě skupiny mají nižší statickou kompliance /TLC, ale TAPTOF
víc: 73 SD 16 % versus 85 SD 19 % normy zdravé populace.
- Závěry z vyšetření pacientů po totální korekci Fallotovy tetralogie (TOFtc)
Závěry lze stručně shrnout do těchto bodů
- Naprostá většina TOFtc pacientů má tělesnou zdatnost dostatečnou pro výkon běžných denních aktivit včetně rekreačního sportu.
- Při rozumně zvoleném kompromisu mezi velikostí měřeného souboru pacientů a stejnorodostí souboru ( z hlediska doby, věku a časového odstupu od totální korekce a dalších klinických parametrů) lze nalézt některé statisticky významné, však nikoliv prediktivní vztahy mezi klinickými parametry a tělesnou zdatností TOFtc pacientů.
- Tělesná zdatnost pacientů není v přímém vztahu ke kvantitě i kvalitě hemodynamických reziduí. Příkladem může být statisticky významná pozitivní korelace mezi mírou pulmonální insuficience a tělesnou zdatností TOFtc pacientů.
- Interpretace naměřených hodnot zátěžového vyšetření je možná jen v kontextu ostatních klinických vyšetření.
Hlavní otázky na které může zátěžové vyšetření TOFtc pacientů odpovědět
Vyšetřením můžeme individuálně určit schopnost absolvovat krátkodobé intenzivní zatížení v oblasti dynamické zátěže. Schopnost je nejlépe vyjádřena maximální spotřebou kyslíku.
Vyšetření potvrdí či vyvrátí výskyt symptomaticky limitované zátěže (symptom limited exercise), tedy takových subjektivních, nebo objektivních příznaků v submaximální zátěži, které by sice dovolily v případě maximální motivace ještě zvýšit výkon, ale pacienta buď ohrožují zdravotně, nebo jej nadměrně zatěžují negativními emocemi.
Srovnání pohybové anamnézy a skutečné výkonnosti pacienta přináší informaci o případné hyperprotektivní výchově, či naopak o přetěžování špatným pracovním zařazením.
Zátěžový test slouží zejména u mladších pacientů jako forma psychoterapie úzkostných rodičů.
Skupinové porovnání (při zachování rozumného kompromisu mezi snahou po homogenitě souboru a snahou o co největší velikost souboru) dává kardiologovi představu o kvalitě života po totální korekci u jednotlivých typů vad.
Srovnání výsledků z více oblastí funkční diagnostiky může přispět k lepšímu pochopení vlivu jednotlivých, vesměs jen lehce změněných orgánových postižení na celkové snížení kvality života pacienta.
Interpretace zátěžového vyšetření - diskuse
Doba vyšetření jako limitace reproducibility zátěžového vyšetření dětských kardiologických pacientů
Zátěžové vyšetření jako jedno z kontrolních ambulantních vyšetření při periodických kontrolách korigovaných pacientů s VSV tvoří obvykle jeho malou podmnožinu, pacient musí za den absolvovat někdy i toto vyšetřovací schéma
- Klinické vyšetření kardiologem (včetně EKG)
- Echografické vyšetření
Radionuklidovou angiokardiografii
Vyšetření plicních funkcí
RTG srdce a plic, biochemické a další fakultativní vyš.
Antropometrické a psychologické vyšetření
Zátěžové vyšetření
Holterův a tlakový 24 hodinový monitor ( jsou na hranici ambulantního a hospitalizačního vyšetření)
Doba rezervovaná pro zátěžové vyšetření se při stoupajících časových a organizačních nárocích s rozšiřováním vyšetřovacích technik zákonitě zkracuje. Také reproducibilita vyšetření klesá - organizačně již nebývá možné zajistit přiměřený odstup od jídla, ani vhodnou denní dobu zátěžového vyšetření. Emoční ovlivnění zátěžového testu u dětských pacientů je vysoké a tak široké spektrum neinvazivních vyšetření je již dnes na hranici psychické únosnosti dětského pacienta.
- Problematika zátěžových norem kardiorespiračních parametrů dětského věku
Za věrohodné lze považovat pouze normy z identického nebo velmi podobného zátěžového protokolu a vzhledem k pokračující sekulární akceleraci i normy nepříliš staré. Přitom poslední laboratorní normy kardiorespiračních parametrů založené na jediné laboratoři a identickém zátěžovém protokolu jsou u nás již jed
nu generaci staré (75), jsou podmnožinou větší multicentrické studie IBP (84). Celou multicentrickou studii se zřejmě nepodařilo zcela přesně unifikovat z technologického hlediska (malá frekvence kalibrací, bez kontroly koncentrace kyslíku a oxidu uhličitého ve vdechovaném vzduchu) a proto má s naší laboratorní normou téměř shodné průměry, ale vyšší směrodatné odchylky. Přesto jsou i u našich norem s homogennějšími výsledky v porovnání s multicentrickou studií variační koeficienty mnohých parametrů vyšší u dětí než u dospělých. Dnes by jistě bylo záhodno změřit znovu zátěžové normy všech kardiorespiračních parametrů dětské populace znovu vzhledem k sekulární akceleraci i socioekonomickým změnám.
V současné době vznikl ve světovém písemnictví určitý rozpor, kdy oficiální doporučení Americké kardiologické společnosti (92) doporučuje volbu zátěžového protokolu velmi liberálně - dle typu informací které požadujeme, zdravotního stavu pacienta a jeho trénovanosti. Ve snaze odstranit chybu z rozdíln
ých typů protokolu ale doporučují neužívat převzatých laboratorních norem. Výsledkem jsou práce v renomovaných časopisech, kde kontrolní skupiny zdravých dětí obou pohlaví od předškolního věku do adolescence čítají někdy i méně než 20 lidí.
Zátěžové vyšetření u pacientů po synkopě nejasné etiologie
Jasný vyšetřovací postup v této indikaci nebyl dosud vypracován zejména tam, kde jde o kolaps či úplné bezvědomí délky sekund bez jasných známek zástavy oběhu a kardiálního původu obtíží. Nezřídka má dítě normální či hraničně patologický nález jak v oblasti neurologické, tak i při kardiologickém vyšetření včetně 24 hodinového záznamu EKG dle Holtera. Ortostatický test na sklopném lůžku by měl být součástí klidového vyšetření - včetně registrace EKG a neinvazivní monitorace krevního tlaku tep po tepu. Zátěžové vyšetření do maxima, s postupně a pomalu zvyšovanou zátěží může výjimečně navodit pozátěžový kolaps z vegetativního přeladění v pozdní zotavovací fázi zátěže. Normální oběhová reakce na zátěž spolu s normální výkonností svědčí nepřímo proti kardiálnímu původu obtíží. Málo známá je však skutečnost, že při ortostatickém testu na sklopném lůžku zkolabuje do 40 minut nadpoloviční většina zdravých mladých sportujících studentů (vlastní měření, nepublikováno).
Laboratorní normy ortostatického testu jsou ve světovém písemnictví pro dětskou populaci dosud publikovány poměrně zřídka. Berkowitzova práce (11) ukázala velmi nízkou reproducibilitu měření u zdravých dětí (52% zdravých dětí zkolabovalo při prvním ortostatickém půlhodinovém testu v průměru za 18 minut, při druhém testu zkolabovalo již jen 22 procent, ale v průměru o 5 minut dříve).
V diagnostice a kontrole režimové terapie se právě u kolapsových stavů již začíná uplatňovat neinvazivní vyšetření vegetativní rovnováhy pomocí variability srdeční frekvence (85). Dosud metodicky nejednotné vyšetření najde i dle našich prvních zkušeností uplatnění ve funkční diagnostice nejen u kolapsových stavů, ale i v kontrole adekvátnosti léčby blokátory beta-1 receptorů sympatiku.
- Zátěžové vyšetření u pacientů s bolestí na hrudi
Četnost anamnesticky udávaných bolestí na hrudi u dětských pacientů je poměrně častá, ve velké většině jiného původu než kardiálního. V dětském věku jsou anginózní bolesti téměř raritní, zejména u dítěte s normálním nálezem z kvalitního echografického vyšetření.
Pakliže má pacient i negativní výsledek 24 hodinové monitorace EKG podle Holtera (preferujeme skutečně ambulantní monitoraci, obsahující běžné aktivity dítěte včetně pohybových her), je výskyt kardiovaskulární patologie během zátěžového testu zcela výjimečný. Proto dle (31) není již dnes rutinně zátěžový test vyžadován.
V kardiologické literatuře není dostatečně zdůrazněn rozdíl mezi bolestí na hrudi po - a při zátěži:
Bolest ve zotavovací fázi po zátěži bývá spíše z vegetativního přeladění a následného pozátěžového bronchospasmu, anamnesticky udávaná bolest na hr
udi během kontinuální dynamické tělesné zátěže je méně častá a vyskytuje se daleko více u závažných srdečních onemocnění: hypertrofické či antracyklínové kardiomyopatie, aortální stenózy, tachyarytmií. S anamnézou bolesti na hrudi během zátěže jsme se setkali také u dětské pacientky, která později náhle zemřela (při nástupu na sportovní trénink). Sekce odhalila atypii subendokardiálně procházejících větví koronárních tepen. Pacientka prošla komplexním klidovým kardiologickým vyšetřením včetně ECHA s normálním nálezem a zátěžový test neukázal žádnou patologickou reakci.
Kromě běžně udávané bolesti na hrudi při bronchospasmu, jsme se v praxi naší laboratoře opakovaně setkali s atypickou bolestí na hrudi v souvislosti se zátěží v dalších, "nekardio
logických" stavech:
- bolest na hrudi plus v zádech vyprovokovaná zátěží u dekompenzovaných skolióz
- inspirační dušnost s bolestí na hrudi bez známek plicní obstrukce u ortostaticky labilních dětí
- blokádách kostosternálních kloubů
- bolest na hrudi jako příznak přetrénování u závodních sportovců
- Zátěžové vyšetření u koarktace aorty
V hraničních případech s nízkým tlakovým gradientem slouží zátěž jako pomocné vyšetření, které odhalí případný strmý vzestup tlakového gradientu mezi pravou paží a dolními končetinami. Po chirurgické korekci či angioplastice je hypertonická reakce na zátěž nepřímou známkou reziduální obstrukce či rekoarktace (2).
Hlavní neinvazivní zátěžový parametr - gradient tlaku mezi pravou paží a stehnem - je technicky velmi obtížně stanovitelný. Spolehlivý postup jak stanovit do pěti sekund po zastavení neinvazivně krevní tlak ve stehně nebyl dosud publikován, ačkoliv prací na toto téma je řada (19,32,25). Používá se techniky auskultační, Dopplerovské, elektroimpedanční i pletysmografické. Podle (31) je neinvazivně zjištěný zátěžový vzestup gradientu tlaků před a za koarktací u některých autorů indikací ke katetrizaci. Avšak žádné klidové měření nedokáže věrně simulovat stav s vysokým srdečním výdejem a nízkou periferní rezistencí - tělesnou zátěž. Někteří autoři (25,35) soudí, že vzestup tlakového gradientu v zátěži může být důsledkem i jiných faktorů, než reziduální koarktace či rekoarktace. Naše zkušenosti to potvrzují, nicméně u invazivně ověřených rekoarktací je přítomen téměř vždy strmý vzestup zátěžového tlakového gradientu paže - stehno, spolu s hypertonickou reakcí TK v zátěži, někdy i vysoko nad 230 mmHg systolického tlaku již od střední intenzity zátěže. Literárně udávanou hyperdynamickou komorovou funkci s klidovou hypertenzí na pravé paži vídáme jen zcela výjimečně. Ve validitě zátěžového vyšetření pro plánování další intervence není dosud mezi dětskými kardiology shoda. Prvotní příčinou tohoto stavu je nepochybně neexistence klinicky použitelné, neinvazivní, univerzální a spolehlivé metody ke stanovení systolického tlaku na stehně během zátěže.
Zátěžový test je u pacientů po resekci koarktace nezbytný v případě, že se chtějí účastnit závodního sportu.
Pro běžný život není výkonnost u v pravý čas indikované resekce koarktace aorty (kompromis mezi přetížením levé komory a vytvořením spojek dostatečných pro peroperační zástavu průtoku descendentní aortou) téměř nikdy významněji limitována. Svědčí o tom i fakt, že po desetiletí užívaný zátěžový protokol naší laboratoře končí prakticky všichni pacienti na intenzitě zátěže vysoko nad 2 W/kg, což odpovídá maximální aerobní kapacitě nad 8 METs.
Zcela jiný problém nastává, když má pacient zájem o intenzivní závodní sport. Dříve dosti striktní zákaz závodního sportu s touto diagnózou nahradily podstatně benevolentnější restrikce, jedny z posledních např. publikované v (47).
Za rozumný kompromis lze považovat tyto podmínky:
Nedoporučíme závodní sport jestliže
- pacient má maximální TK na pravé paži v dynamické zátěži vyšší než 240 mmHg.
- pacient má již před začátkem sportovní kariéry jasnou hypertrofii levé komory.
- pacient bude vystaven prudkým úderům na hrudník
- Zátěžové vyšetření u dětí a adolescentů se stenózou aortální chlopně
Pohled na problematiku zátěžových testů u této vady se podstatně změnil za posledních 20 let, s rozšířením echografického vyšetření. Dříve byly tlakové přetížení levé komory v dynamické zátěži s následnými změnami na zátěžovém EKG, neschopnost zvýšit systolický krevní tlak v zátěži a vznik zátěžových arytmií hlavními neinvazivními indikátory hemodynamické významnosti stenózy (42). Dnes za použití echografických technik včetně Dopplerovského vyšetření lze nepoměrně přesněji stanovit hemodynamickou významnost vady, včetně indikace ke korekci.
Spolu s některými kardiomyopatiemi patří toto onemocnění k těm psychologicky obtížným chorobám, kdy subjektivně zdravému dítěti bývá zakazován pohyb. Podrobná longitudinální studie (51) však ukázala, že riziko náhlé smrti je u lehčího a středního stupně stenózy minimální. Častým sledováním lze ve sporných případech spolehlivě echograficky odhalit progresi hypertrofie levé komory a tak za případné Holterovské kontroly lze většinu pacientů s lehce až středně významnou stenózou rovněž ponechat v režimu "autolimitace" (50).
Funkční zátěžové vyšetření může pak mít nejen složku diagnostickou, ale i léčebnou - minimalizací pohybové restrikce minimalizujeme i frustraci dětského pacienta.
Zátěžové vyšetření dnes může pomoci pouze v obou extrémních případech - tam, kde pacient s hemodynamicky málo významnou vadou uvažuje o závodním sportu (totéž po odstraněné aortální stenóze),(31). Opačným extrémem je případ těžké aortální stenózy. Tam zátěžové vyšetření pomůže stanovit limit intenz
ity zátěže, který by už dítě v běžném životě - až do okamžiku korekce vady - nemělo překročit.
Pro klinicky a echograficky velmi lehké postižení varují poslední doporučení (31), že případná pozitivita zátěžového testu (zejména neschopnost zvýšit TK v zátěži) může být u dětí falešně pozitivním nálezem. Z naší zkušenosti je nulový vzestup systolického tlaku v dynamické zátěži u zdravých dětí raritní a i pouhý nízký vzestup systolického krevního tlaku proti klidu při intenzivní zátěži (ověřené monitoro
váním výměny dýchacích plynů) je suspektní známkou pro hemodynamickou významnost vady.
Literárně často udávaná velká variabilita změn krevního tlaku v zátěži u dětí může ovšem být způsobena nesprávným postupem při měření krevního tlaku v zátěži a nerespektováním opakovaně prověřených údajů o tom, že věrohodnost 4. a 5. Korotkovova fenoménu podstatně klesá v arterii se zvýšeným průtokem. Proto v intenzivní dynamické zátěži nelze věrohodně neinvazivně měřit diastolický krevní tlak.
Další indikací k zátěžovému vyšetření je stav s odstupem měsíců až roku po operaci - případná předoperačně přítomná subendokardiální ischémie na zátěžovém EKG by měla vymizet, zátěžové vyšetření je rovněž indikováno, vznikla -li operací aortální insuficience.
- Zátěžové vyšetření u dětí a adolescentů se stenózou plicnice (valvulární i supravalvulární)
V současné době umožňuje klidové echografické vyšetření spolu s anamnézou a fyzikálním vyšetřením stanovit dosti přesně klidový tlakový gradient i hemodynamickou závažnost vady, rutinně není zátěžové vyšetření indikováno (31). U těžšího postižení lze zátěží zjistit známky přetížení pravé komory na EKG (při časté frekvenci bloku pravého raménka Tawarova je ovšem interpretace změn ST segmentu v zátěži pochybná), progredují
cí cyanózu z pravolevého zkratu přes forámen ovále nebo pravostranné komorové arytmie. Jestliže je obstrukce odstraněna, obtíže zcela mizí, nebo se alespoň přesunují do oblasti těžké zátěže (86). Po odstranění stenózy je doporučován zátěžový test pouze u případné následné pulmonální inkompetence či významné dilatace pravé komory - a to pouze pro rozhodnutí, zda lze pacientovi schválit účast v závodním sportu (97).
- Zátěžové vyšetření u pacientů s pooperačním reziduálním levo - pravým zkratem
Pacienti indikovaní s touto diagnózou k zátěžovému vyšetření prakticky vymizeli. Dle nejnovějšího stanoviska Americké kardiologické společnosti nemá rutinní zátěžové vyšetřování těchto pacientů valný smysl (31) - nepomůže významně ani při odhadu hemodynamické významnosti vady. Starší práce podložené katetrizačně (10) jasně ukázaly, že v zátěži až do střední intenzity (60 procent maximální aerobní kapacity) klesá periferní cévní rezistence, plicní cévní rezistence se nemění i při významně velkém levopravém zkratu a normální klidové plicní cévní rezistenci. Výsledkem při zátěži je prakticky konstantní průtok zkratem v čase - se stoupajícím srdečním výdejem tudíž klesá procento zkratu. Zátěžové vyšetření je tedy indikováno u hemodynamicky nevýznamných zkratů při subjektivním pocitu nevýkonnosti, nebo při výskytu anamnesticky udávaných obtíží v souvislosti se zátěží - někdy v souvislosti s arytmiemi.(63) udává, že síňové arytmie mohou vznikat poměrně dlouho po uzávěru defektu síňového septa a bývají často odhaleny právě zátěžovým vyšetřením. Zátěžové vyšetření je vhodné u pacientů s uzavřeným defektem komorového septa, kteří mají klidovou komorovou arytmii. Význam má i u pacientů po operaci levopravého zkratu, kde předoperačně byla zjištěna zvýšená plicní cévní rezistence. V této oblasti (obdobně jako u pacientů s plicními chorobami) postrádá dosud zátěžová diagnostika neinvazivní a spolehlivou metodu k měření plicní cévní rezistence v tělesné zátěži.
Pooperačním zátěžovým vyšetřením můžeme otestovat vzestup výkonnosti i případnou náchylnost pacienta k zátěžovým arytmiím.
Obdobně jako všech ostatních vad, kde korekce přinesla úplnou normalizaci hemodynamických poměrů, je zátěžový test plně indikován před zahájením závodního sportu.
- Zátěžové vyšetření po totální korekci Fallotovy tetralogie
Problematika je samostatně rozebrána v 6. kapitole. V souhrnu lze říci, že na rozdíl od dřívějších paliativních výkonů, výkonnost pacientů je zcela dostatečná pro běžný život a v optimálním případě i pro závodní sport (který však pacientům nedoporučujeme). Z reziduálních nálezů je téměř pravidlem blok prvého raménka Tawarova na EKG, alespoň lehká pulmonální insuficience, v řadě případů reziduální stenóza plicnice. Četnost arytmií není podstatně větší než u řady jiných vrozených vad, ale komorové arytmie v zátěži jsou v korelaci s častějším výskytem náhlé smrti u těchto pacientů.
Již dříve známý rozpor mezi dobrou tělesnou zdatností a hemodynamicky významnou insuficiencí plicnice je nejnověji (29) vysvětlován sníženou diastolickou poddajností pravé komory (restriktivní pravou komorou) která zabrání v zátěži zpětné regurgitaci krve i při inkompetenci chlopně plicnice. Obdobnou funkci může vykonávat i zvýšená činnost hrudní pumpy v zátěži.
- Zátěžové vyšetření po chirurgické korekci transpozice velkých tepen
Po dříve používané korekci na úrovni síní (málo logicky nazývané "fyziologická") zůstává trvale systémovou komora pravá. Zátěžové vyšetření může odhalit sníženou tělesnou zdatnost, výskyt arytmií (u této vady hemodynamicky nebezpečný) i případnou hypertonickou reakci na zátěž která by rychle vyčerpala adaptační možnosti pravé komory. Dle našich studií (38,39,40) je zdatnost těchto pacientů dobrá, srovnatelná s TOFtc pacienty dokonce lehce vyšší - (41). Při rozboru možných kompenzačních mechanizmů se na prvním místě nabízí zvýšené periferní využití kyslíku z arteriální krve - a také to bylo v poslední době prokázáno (61,69). Tito pacienti mají rovněž sníženou akceleraci sinoatriálního uzlu v maximální zátěži (39,70). Současná neinvazivní diagnostika ale ještě asi není dostatečně přesná na posuzování stavu pravé systémové komory dle její schopnosti udržet systolický objem srdeční v zátěži.
Anatomická korekce s přemístěním aorty, plicnice i koronárních tepen má jako hlavní očekávatelné zátěžové riziko případné snížení koronární rezervy zúžením v místě odstupu přemístěných koronárních tepen.
- Zátěžové vyšetření u pacientů s funkčně jedinou komorou (bidirekční kavopulmonální anastomóza, Fontanova korekce, úplná kavopulmonální anastomóza)
Postup zátěžového vyšetření závisí značně na stavu hemodynamiky pacienta a je nutné jej individuálně konzultovat s kardiologem. Zátěžové vyšetření je indikováno k odhalení arytmií (31), posouzení změn zdatnosti v závislosti na hemodynamickém obrazu a ke stanovení profesního zaměření pacienta. Ačkoliv je hemodynamika těchto pacientů podstatně změněná, výkonnost více než třetiny pacientů zůstává v mezích populační normy (20) a první větší soubor ident
icky zátěžově vyšetřených pacientů (23) již ukázal signifikantní vztahy mezi perioperačními parametry a výkonností, čímž může zpětně posloužit ke zdokonalení operační techniky těchto velmi těžkých srdečních vad. Také naše zkušenosti potvrzují překvapivě vysokou tělesnou zdatnost těchto pacientů, dostatečnou pro většinu pracovních i rekreačních aktivit.
Perspektivy dalšího vývoje zátěžového vyšetření dětských kardiologických pacientů
Vývoj v oblasti funkční zátěžové diagnostiky lze očekávat ve dvou hlavních směrech
- Nové možnosti neinvazivní diagnostiky
- Zlepšená spolupráce v interpretaci naměřených parametrů
V oblasti neinvazivní zátěžové diagnostiky dětí postrádáme nejvíce přesné a spolehlivé metodiky pro tak základní ukazatele jako je systolický objem srdeční, krevní tlak a tlak v plicním řečišti během zátěže. Aplikace moderní elektroniky na dosavadní principy přinesla úspěch jen částečně - lékař je čím dál závislejší na počítačovém výstupu, aniž by si mohl výsledek jakkoliv ověřit. Také cen
a těchto zařízení dosud překračuje únosné meze naší ekonomiky.
Interpretace naměřených parametrů je oblastí, ve které lze očekávat pokrok již v nejbližší době. Snažíme se o interpretaci stavu, kdy pacientů s identickou diagnózou, obdobně operovaných a následně léčených jsou řádově desítky, zatímco předoperačních, peri- a pooperačních dat jsou řádově stovky od jediného pacienta. Pro takové výstupy nejsou dosud vypracované rutinní statistické metody. Některé samoučící počítačové systémy (např. neuron
ové sítě) však mohou ukázat například takového pacienta skupiny, jehož tělesná zdatnost (nebo jiný libovolně předem stanovený parametr) je nejhůře predikovatelná ze vztahů mezi všemi parametry celé skupiny. Obdobně jako multifaktoriální analýza (při desítkách pacientů a stovkách parametrů nepoužitelná) by tyto metody mohly být vhodné pro stanovení míry nezávislosti např. maximální spotřeby kyslíku na běžných klidových klinických parametrech u jednotlivých srdečních vad. Hlavní pokrok ale nepochybně lze očekávat při užší spolupráci zátěžových fyziologů a kardiologů - žádný matematický algoritmus dosud neumí nahradit kombinaci exaktního pozorování fyziologických regulací a klinické zkušenosti dětského kardiologa a kardiochirurga.
Literatura
Atallah-Yunes NH, Kavey RE, Bowe RL, Smith FC, Kveselis DA, Byrum CJ et al. Postoperative assessment of a modified surgical approach to repair of tetralogy of Fallot. Circ 1996; 94 suppl9:II22-6.
Alpert B.M., Fox M.E.: Blood pressure response to dynamic exercise. In.: Rowland T.W. (ed.) Pediatric laboratory exercise testing: Clinical guidelines: Champaign IL USA Human Kinetic Publishers, 1993 67 - 90.
Alpert BS, Flood NL, Strong WB, et al: Responses to ergometer exercise in a healthy biracial population of children. J Pediatr 1982;101:538-45.
Alpert BS, Flood NL,Strong WB.Automated blood pressure mesurement during ergometer exercise in children. Catet Cardiovasc Diagn 1982;8:525-33.
Alpert BS, Verill DE, Flood NL, Boineau JP, Strong WB. Complications of ergometer exercise in children. Pediatr Cardiol 1983;4:91-6.
Atallah-Yunes NH, Kavey RE, Bowe RL, Smith FC, Kveselis DA, Byrum CJ et al. Postoperative assessment of a modified surgical approach to repair of tetralogy of Fallot. Circ 1996; 94 suppl9:II22-6.
Auckland LM, Lambert SJ, Cummins P. Cardiac myosin light and heavy chain isotypes in tetralogy of Fallot. Cardiovasc Res 1986;20:828-36.
Bar-Or O.: Pediatric Sports Medicine. New York: Springer - Verlag, 1983:130.
Bar-Or O.: Pediatric Sports Medicine. New York: Springer - Verlag, 1983:245.
Bendien C, Bossina KK, Buurma AE et al. Hemodynamic effects of dynamic exercise in chidren with moderate-to-small ventricular septal defects. Circulation 1984;70:929-34.
Berkowitz JB, Auld D,Hulse JE,Campbell RM: Tilt table evaluation for control pediatric patients: comparison with symptomatic patients. Clinical Cardiology 1995;18(9),521-5.
Bove EL, Cavey RW, Byrum CJ, Sondheimer HM,Blackman MS,Thomas FD. Improved right ventricular function folowing late pulmonary valve replacement for residual pulmonary incuficiency or stenozis. J thorac cardiovasc surg 1985;90:50-5.
Bowyer JJ, Busst CM, Till JA, Lincoln C, Shinebourne EA. Exercise ability after Mustard's operation. Arch Dis Child 1990;65:865-70.
Broox GA: Anaerobic threshold: rewiew of the concept and directions for future research. Med Sci Sports Exerc 1985;17:22-31.
Bunc V, Heller J. Exercise intensity conversion from a bicycle ergometer to a treadmill. Journal of sports med and phys fitness.1991;31,490-3.
Calza G, Paniyyon G, Rovida S, Aigueperse J: Incidence of residual defects determining the clinical outcome after correction of tetralogy of Fallot. Ann thoac surg 1989;47:428 - 35.
Carvalho JS, Shinebourne EA, Busst C, Rigby ML. Redington AN. Exercise capacity after complete repair of tetralogy of Fallot: deleterious effects of residual pulmonary regurgitation. Br Heart J 1992;67:470-3.
Clark AL, Gatzoulis MA, Redington AN. Ventilatory responses to exercise in adults after repair of tetralogy of Fallot. Br Heart J 1995,73:445-9.
Connor TM, Baker WP. A comparison of coarctation resection and patch angioplasty using postexercise measurements. Circulation 1981;64:567-72.
Crome-Dijkhuis AH, Hess J, Hahlen K et al: Specific sequelae after Fontan operation at mid - and long terp follow up.J.Thorac.Cardiovasc.Surg. 1993;106:1126-32.
Culen S, Shore DF, Redington AN. Characterisation of right ventricle diastolic performance after complete repair of tetralogy of Fallot: restrictive physiology predicts slow postoperative recovery. Circulation 1995;91:1782-9.
Douard H, Labbe L, Barrat JL, Broustet JP, Baudet E, Choussat A. Cardiorespiratory response to exercise after venous switch operation for transposition of great arteries. Chest 1997;111:23-9.
Durongpisitkul K, Driscoll DJ, Mahoney DW, Wollan PC, Mottram CD, Puga Fj, Danielson GK: Cardiorespiratory response to exercise after modified Fontan operation: determinants of performance.J.Amer.Coll.Cardiol.1997;29:785-90.
Eriksson BO, Gollnick PD, Saltin B, Muscle metabolites during exercise in pubertal boys. Acta Pediatr Scand 1971; [suppl.] 217:154-7.
Freed MD, Rocchini AP, Rosenthal A, Nadas AS, Castaneda AR. Exercise - induced hypertension after surgical repair of coarctation of the aorta. Am J Cardiol 1979;43:253-8.
Freed MD. Exercise testing in children: a survey of techniques and safety. Circulation 1981;(suppl. IV): IV - 278.
Fryè JJr, Fryè J, Boldrt F, et al. Reproducibility of post - exercise lactate and anaerobic threshold. Int J Sports Med 1988;9:310-2.
Garson A, Bricker TJ, McNamara DG. The Science and Practice of Pediatric Cardiology. Lea & Febiger Philadelphia / London, 1990.
Gatzoulis MA, Clark AL, Cullen S, Newman CG, Redington AN. Right ventricular diastolic function 15 to 35 yers after repair of tetralogy of Fallot: restrictive physiology predicts superior exercise performance. Circulation 1995;91:1775-81.
Gatzoulis MA, Till JA, Redington NA. Depolarization - repolarization inhomogenity after repair of tetralogy of Fallot. The substrate for malignant ventricuar tachycardia? Circulation 1977;95:401-4.
Gibbons RJ, Balady GJ, Beasley JW, et al. Exercise Testing Guidelines JACC 1997;30:260-315.
Gidding SS, Rocchini AP, Morhead C,. Increased forearm vascular rectivity in patients with hypertension after coarctation repair. Circulation 1983;68(suppl.III):III-258.
Gillete PC, Yeoman MA, Mullins CE et al: Sudden death after repair of terelogy of Fallot: electrocardiographic and electrophysiologic abnormalities. Circulation 1977;56:566-71.
Godfrey S: Exercise testing in children. Applications for health and disease.Philadelphia PA,USA, WB Saunders,1984.
Guenthard J, Wyler F. Exercise - induced hypertension in the arms due to impaired arerial reactivity after succesful coarctation resection. Am J Cardiol 1994;24:194-200.
Gutgessel HP, Gessner IH, Vetter V, Yabek SM, Norton JB. Recreational and occupational recommendations for young patients with heart disease. Circulation 1986;74:195A-8A.
Hagberg JM, Coyle EF, Caroll JE. Exercise hyperventilation in patients with McArdle's disease. J Appl Physiol 1982;52:991-4.
Hruda J, Radvanský J, Šulc J, et al. Quality of life after atrial repair of transposition. Long - term follow - up. Eur Heart J 1995;16 (Abstr Suppl Aug):309.
Hruda J, Radvanský J, Šulc J, Huèín B, Šamánek M. Reakce na zátìž a funkce plic dlouhodobì po fyziologické korekci nekorigované transpozice velkých tepen. Med Sport Boh Slov 1995;4:7-9.
Hruda J, Šulc J, Radvanský J, Huèín B, Šamánek M. Good exercise tolerance and impaired lung function after atrial repair of transposition. Eur J Cardio Thor Surg. 1997;12:184-9.
Hruda J: Dítì po operaci cyanotické srdeèní vady souèasný stav problematiky. Habilitaèní práce 2.LF UK. Praha 1995.
Chandramouli B, Ehmke DA, Lauer RM. Exercise induced electrocardiographic changes in children with congenital aortic stenosis. J Pediatr 1975;87:725-30.
James FW, Kaplan S, Glueck CJ, et al: Response of normal children and young adults to controlled bicycle exercise. Circulation 1980;61:902-12.
James SW, Kaplan S, Glueck CJ, et al: responses of normal children and young adults to controlled bicycle exercise. Circulation 1980;61:902-12.
Jonsson H, Ivert T, Jonasson R, Holmgren A, Bjork VO. Work capacity and central hemodynamics thirteen to twenty-six years after repair of tetralogy of Fallot. J Thorac Cardiovasc Surg 1995;110:416-26.
Kaijser L. The indirect method of recording blood pressure during exerciose-can the diastolic pressure be measured? Clin Physiol 1987;7:175-9.
Kaminer SJ, Hixon RL, Strong WB. Evaluation and recommendations for participation in athletics for children with heart disease. Curr Opin Pediatr 1995;7:595-600.
Kaplan NM. The deadly quartet: upper-body obesity, glucose intolerance, hypertriglyceridemia and hypertension. Arch Intern Med 1989;149:1514-20.
Karlefors T, Nielsen R,Westling H: On the accuracy of indirect auscultatory blood pressure mesurements during exercise. Acta med Scand 1966;180: Suppl 449,81-7.
Kitchiner D. Physical activities in patients with congenital heart disease.Editorial. Heart 1996;76:6-7.
Kitchiner DJ, Jackson M, Walsh K, Peart I, Arnold R. The incidence and prognosis of congenital aortic valve stenosis; Liverpool (1960-1990). Br Heart J 1993;69:71-9.
Kuèera M., Dylevský I. (ed.) Pohybový systém a zátìž. Grada Publishing s.r.o., Praha 1997.
Kváèa P, Radvanský J, Èermák M. Urèení anaerobního prahu ze spiroergometrických parametrù - Metoda pro poèítaèové zpracování. Med Sport Boh Slov 1998;7,14-9.
Lange Andersen K.L. (ed): Habitual Physical Activity and Health. 1978.Copenhagen. World Health Org.
Máèek M, Rutenfranz J, Vávra J et al. Srovnání rizikových faktorù ischemické choroby srdeèní u madistvých s rùznou pohybovou aktivitou. Ès Pediat 1988;43:652-5.
Máèek M, Vávra J, Benešová H, Radvanský J. The adjustment of oxygen uptake at the onset of exercise : relation to age and to work load. In: Children and sport. Berlin Heidelberg, Springer verlag 1984.
Máèek M, Vávra J. Anaerobic Threshold in Children. In: Binghorst RA, Kemper CG, Saris HM.(ed) Children and Exercise XI.Champaign IL USA: Human Kinetics Publishers, 1985,110-8.
Máèek M, Vávra J. The adjustment of oxygen uptake at the onset of exercise: a comparison between prepubertal boys and young adults. Int J Sports Med 1980;1:75-77.
Malik M, Camm J (ed.) Heart Rate Variability. Armonk NY USA: Futura Publishing, 1995.
Mason RE,Likar I: A new system of multiple - lead exercise electrocardiography. Am Heart J 1966;7:196-205.
Matthys D, De Wolf D, Verhaaren H. Lack of increase in stroke volume during exercise in asymptomatic adolescents in sinus rythm after intraatrial repair for simple transposition of the great arteries. Am J Cardiol 1996:78,595-6.
McArdle WD, Katch FI, Katch VL: Exercise Physiology. Third ed. Philadelphia,Lea & Febiger, 1991.
Meijboom F, Hess J, Szatmari A et al. Long term follow - up (9 to 20 years) after surgicl closure of atrial septal defect at a young age. Am J Cardiol 1993;72:1431-4.
Mitchell J., Haskel W., Raven B.: Classification of sports. JACC 1994;24:864-6.
Miyamura H, Takahashi M, Sugawara M, Eguchi S. The long therm influence of pulmonary valve regurgitation folowing repair of Tetralogy of Fallot: does preservation of the pulmonary ring affect quality of life? Surg Today 1996;26:603-6.
Mocellin R, Heusgen M, Gildein HP. Anaerobic threshold and maximal steady - state blood lactate in prepubertal boys. Eur J Appl Physiol 1991;62:56-60.
Mulla N,Simpson P, Sullivan NM,Paridon SM. Determinants of aerobic capacity during exercise folowing complete repair of tetralogy of Fallot with a transannular patch. Pediatr cardiol 1997;18:355-6.
Ohuchi H, Nakajima T, Kwade M, Matsuda M, Kamyia T. Measurement and validity of the ventilatory threshold in patients with congenital heart disease. Pediatric cardiology 1996;17:7-14.
Page E, Perrault H, Flore P, et al. Cardiac output response to dynamic exercise after atrial switch repair for transposition of great arteries. Am J Cardiol 1996;77:892-5.
Paridon SM, Humes RA, Pinsky WW. The role of chronotropic impairment during exercise after the Mustard operation. JACC 1991;17:729-32.
Placheta Z. Submaximal exercise testing. Sborník lékaøských prací v Brnì. Brno: Opuscula Medicinae Sportivae, 1988.
Radvanský J, Neèasová L, Matouš M. Využití pohybových senzorù v mìøení energetického výdeje pro potøeby pohybové terapie. Med Sport Boh Slov 1997;6:113-6.
Radvanský J, Vávra J, Hruda J, Sazima V. Exercise Test of a Group of 52 Patients After Total Correction of Tetralogy of Fallot. In: Children and Exercise XIII.Champaign IL USA: Human Kinetics Publishers, 1989,333-9.
Radvanský J, Vávra J. Aging of systolic time intervals at rest and during exercise in children.Poster. Pediatric Group of Work Physiology 15, Szeregyeles, Hungary, 1989. 53)
Radvanský J. Tabulky hodnot nìkterých fyziologických parametrù ve vztahu k zátìžové intenzitì. In: Máèek M. Vávra J. (ed.) Fyziologie a patofyziologie tìlesné zátìže. Praha: Avicenum 1988: 229-32.
Reaven GM. Role of insulin resistance in human disease. Diabetes 1988;37:1595-607 47)
Rode A, Bar-Or O, Shepard RJ. Cardiac output and oxygen conductance. A compatison of Canadian eskimo and city dwellers. In: Bar Or O. (ed) Pediatric exercise physiology. Wingate institute Natanya. 1973:45-7.
Rogers R, Reybrouck T, Weymans M, Doumolin M, Van der Hauwaert L, Gewillig M: Reliability of subjective estimates of exercise capacity after total repair of tetralogy of Fallot. Acta Paediatr 1994;83:866-9.
Rowe SA, Zahka KG, Mannolio TA, et al: Lung function and pulmonary regurgitation limit exercise capacity in postoperative tetralogy of Fallot. J Am Coll Cardiol 1991;17:461-6.
Rowe SA, Zahka KG, Manolio TA, Horneffer PJ, Kidd L. Lung function and pulmonary regurgitation limit exercise capacity in postoperative tetralogy of Fallot. J Am Coll Cardiol 1991;17:461-6.
Rowland TW, Rambusch JM, Staab JS, Unnithan VB, Siconolfi SF. Accuracy of physical working capacity in estimation of aerobic fitness in children. J Sports Med Phys Fitness 1993;33:184-8.
Rutenfranz J, Máèek M, Lange Andersen K, et al. The relationship between changing body height and growth related changes in maximal aerobic power. Eur J Appl Physiol. 1990;60:282-7.
Rutenfranz J, Máèek M, Lange Andersen K, et al. The relationship between changing body height and growth related changes in maximal aerobic power. Eur J Appl Physiol 1990;60:282-7.
Seliger V, Bartùnìk Z.(ed.): Mean values of various indices of physical fitness in the investigation of Czechoslovak population aged 12 - 55 years. Praha: UV ÈSTV- Olympia Sportprint, 1976.
Stewart JM, Erb M, Sorbrera C: Heart rate variability and the outcome of head - up tilt in syncopal children. Pediatric Research 1996;40 (5):702-9.
Stone FM, Bessinger FB, Lucs RV, Moller JH. Pre - and postoperative rest and exercise hemodynamics in children with pulmonary stenosis. Circulation 1974;49:1102-6.
Tomassoni TL. Conducting the pediatric exercise test. In: Rowland TW. ed.: Pediatric Laboratory Exercise Testing: Clinical Guidelines. Champaign IL USA Illinois: Human Kinetic Publishers, 1993:1-17.
Vago P, Mercier J, Ramontaxo M et al. Is ventilatory anaerobic threshold a good index of endurance capacity? Int J Sports med 1987;8:190-5.
Vávra J, Radvanský J, Sazima V, Vanìk J.: Electrical impedance cardiography as a non-invasive technique for exercise testing of children. In: Children and Exercise XII.Champaign IL USA: Human Kinetics Publishers, 1986,383-93.
Vávra J.: osobní sdìlení .
Wanne OPS, Haapoja E: Blood pressure during exercise in healthy children. Eur J Appl Physiol 1988;58:62-7.
Washinghton RL Bricker JT, Apert BS et al. Guidelines for exercise testing in the pediatric age group. AHA Medical/Scientific Statement. Circulation 1994;90:2166-79.
Washinghton RL. Anaerobic treshold In: Rowland TW. ed.:Pediatric Laboratory Exercise Testing: Clinical Guidelines. Champaign IL USA Illinois: Human Kinetic Publishers, 1993:115-30.
Wasserman K, Hansen JE, Sue DY, Whipp BJ.Exercise testing and interpretation.1987.Philadelphia.Lea & Febiger.
Wessel HU, Weiner MD, Paul MH, et al. Lung function in tetralogy of Fallot after intracardiac repair. J Thorac Cardiovasc Surg 1981;82:616-28.
Zimmerman MI, Miller A, Brown LK, Bhuptani MD,Sloane MF, Teirstein AS. Estimated vs actual values for dead space/tidal volume ratios during incremental exercise in patients evaluated for dyspnea. Chest 1994;106:131-6.
26 Bethesda Conference: recommendations for determining eligibility for competition in athletes with cardiovascular abnormalities. J Am Col Cadiol 1994;24:845-99.
Příloha 1
Dotazník pohybové aktivity dle Hrudy
Zaškrtává se v každém řádku jedna nejvhodnější odpověď
| |
0 |
1 |
2 |
3 |
4 |
5 |
|
Škola |
vůbec nechodí |
několik hodin denně |
chodí normálně, ale necvičí |
cvičí s omezením |
ve škole cvičí všechno |
závodní sport |
|
Chůze rovina |
dušnost v klidu |
několik metrů |
100 metrů |
1 km pomalu |
3 km normální rychlostí |
5 km rychle bez odpočinku |
|
Schody |
nikdy nezkouší |
1 patro s potížemi |
2 patra s potížemi |
2 patra bez potíží |
3 patra bez potíží |
vyběhne 4 patra |
|
Běh |
nikdy nezkouší |
několik kroků |
50 metrů opatrně |
150 metrů pomalu |
150 metrů normálně |
500 metrů rychle |
|
Únavnost |
únava vždy |
každý den únava |
často únava |
někdy únava |
normálně |
neunavitelný |



